宫颈癌是全球女性健康的重大威胁,但也是少数可通过早期筛查显著降低死亡率的恶性肿瘤之一。据统计,约90%的宫颈癌与高危型人瘤病毒(HPV)持续感染相关,而通过规范化筛查,癌前病变的检出率可达95%以上。本文将系统解析宫颈检查的核心项目、技术原理及筛查策略,帮助公众建立科学认知。
宫颈癌的发展通常经历“HPV感染→持续性感染→癌前病变→浸润癌”的过程,这一过程平均需要10-20年。筛查的核心目标是在癌前病变阶段识别高危人群,从而通过干预阻断癌症进展。目前国际通行的“三阶梯”诊断体系包括初筛(细胞学/HPV检测)、分流(镜)和确诊(病理活检)三个阶段。
30-65岁女性采用联合筛查可显著降低漏诊率,5年筛查间隔的癌前病变检出率比单独TCT提高30%。中国最新指南推荐HPV核酸检测作为初筛首选,资源不足地区可采用细胞学筛查。
<21岁无需筛查,即便有性生活史。重点在于HPV疫苗接种(9-45岁均可)及性教育。
孕期可安全进行TCT检查,但ASC-US或更高级别异常时,镜评估需推迟至产后6周。ECC(宫颈管搔刮术)禁用于孕妇。
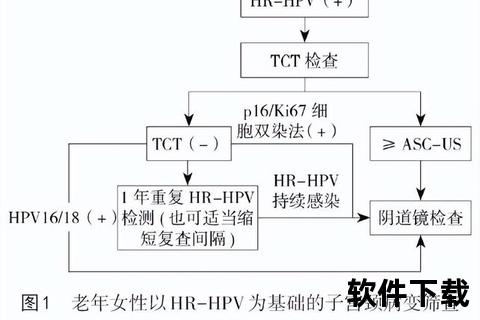
HIV感染者需终身筛查:<30岁每年TCT,≥30岁可联合筛查,异常结果管理标准更严格。
65岁以上若连续3次TCT阴性或2次联合筛查阴性可终止筛查。子宫全切者若无CIN2+病史则无需继续筛查。
当TCT≥ASC-US且HPV16/18阳性,或HPV持续感染1年以上,需镜下多点活检。碘试验与醋酸白染色可定位可疑病变区域。
1. “HPV阳性=患癌”:80%女性一生中会感染HPV,但90%在2年内自然清除。
2. “接种疫苗后无需筛查”:疫苗仅覆盖70%-90%高危型别,定期筛查仍必要。
3. “绝经后不用查”:65岁前未规范筛查者仍需完成评估。
1. 筛查周期:参照年龄分层,避免过度检查(如每年筛查增加假阳性风险)。
2. 健康管理:、控制慢性炎症、单一性伴侣可降低HPV持续感染风险。
3. 就医时机:接触性出血、异常排液、绝经后出血需立即就诊。
通过规范筛查,宫颈癌5年生存率可从晚期的17%提高至早期的92%。建议女性通过“健康中国”等官方平台查询属地化筛查项目,将宫颈健康纳入年度体检必选项目。