宫颈柱状上皮异位(俗称“宫颈糜烂”)是女性体检报告中的高频词汇,但其本质常被误解。许多人误以为它是严重的妇科疾病,甚至与宫颈癌直接相关。实际上,这一现象多数情况下是雌激素作用下的生理性改变,而非病理状态。本文结合医学指南与临床实践,系统解析宫颈检查的正确流程、诊断依据及注意事项,帮助公众科学应对相关问题。
一、正确认知:宫颈糜烂的本质与误区
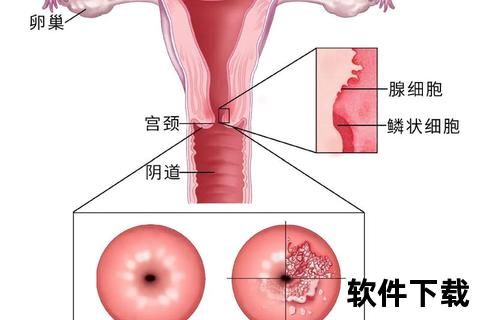
1. 生理性改变与病理性糜烂的区分
宫颈表面由鳞状上皮和柱状上皮共同覆盖。雌激素水平升高时,柱状上皮向外延伸,使宫颈呈现“红色颗粒状”,即肉眼所见的“糜烂”。这种生理性变化无需治疗。但若伴随白带异常、接触性出血或腰腹疼痛,则可能是宫颈炎、HPV感染或癌前病变的表现,需进一步检查。
2. 常见误区纠正
误区一:糜烂程度与癌变风险相关
糜烂面积大小与宫颈癌无直接关联,关键需结合HPV感染、细胞学结果综合判断。
误区二:宫颈光滑即健康
宫颈癌可能隐匿于外观正常的组织中,定期筛查(如HPV+TCT)才能早期发现病变。
误区三:必须手术或物理治疗
无症状的生理性糜烂无需干预,过度治疗可能损伤宫颈机能,增加流产或早产风险。
二、科学检查:宫颈评估的标准化流程
1. 妇科常规检查
外阴与视诊:观察分泌物性状(量、颜色、气味)、外阴有无溃疡或赘生物。
窥器检查:放置润滑后的窥器,评估宫颈形态、糜烂面范围及有无接触性出血。
注意事项:未婚女性无性生活史者禁用窥器;月经期避免检查,紧急情况需严格消毒。
2. 实验室与影像学检查
宫颈细胞学检查(TCT)
采集宫颈脱落细胞,检测是否存在癌变或异常增生,是宫颈癌筛查的首选方法。
HPV检测
高危型HPV持续感染是宫颈癌的主要诱因,联合TCT可提高筛查准确性。
镜检查
对可疑区域进行放大观察,指导活检定位,尤其适用于TCT或HPV异常者。
组织病理学活检
确诊宫颈病变性质的金标准,通过取局部组织分析明确是否为癌前病变或浸润癌。
三、诊断与处理:分层管理策略
1. 生理性糜烂
特征:无症状,检查无出血,TCT及HPV结果正常。
处理:无需治疗,建议每年复查一次。
2. 病理性糜烂
感染性炎症:白带增多、异味,可能合并细菌、滴虫或霉菌感染。
治疗:根据病原体选择抗生素或抗真菌药物,配合局部栓剂(如保妇康栓)。
HPV相关病变:若活检提示低/高级别鳞状上皮内病变(LSIL/HSIL),需行宫颈锥切或物理治疗。
特殊人群管理
孕妇:以保守观察为主,避免侵入性操作。
绝经后女性:新发糜烂需警惕癌变,务必完善病理检查。
四、检查前后的关键注意事项
1. 检查前准备
时间选择:避开月经期,最佳时间为月经干净后3-7天。
行为禁忌:检查前3天避免性生活、冲洗或用药,以免干扰结果。
心理调适:男医生操作时可要求女性医护人员陪同,减少紧张感。
2. 检查后护理
短期反应:少量出血或分泌物增多属正常现象,1-2周内自愈。
异常情况:若出血量大于月经、持续腹痛或发热,需立即就医。
复查建议:病理异常者每3-6个月随访;生理性糜烂每年体检一次。
五、预防与日常管理
1. 阻断感染途径
固定性伴侣,同房前后清洁外阴,使用避孕套降低HPV传播风险。
避免公共场所盆浴、坐浴,减少交叉感染。
2. 维护宫颈微环境
避免频繁使用洗液,温水清洗外阴即可。
穿透气棉质内裤,定期更换并阳光下晾晒。
3. 增强免疫力
接种HPV疫苗,预防高危型感染。
均衡饮食、规律作息,适度运动提升抗病能力。
宫颈糜烂样改变多数是生理现象,但需警惕其背后的潜在病变。科学的检查流程与分层管理能有效区分良恶性变化,避免过度治疗或延误病情。公众应树立正确认知,定期筛查、注重预防,将宫颈健康纳入长期健康管理计划中。
