科学避孕是保障生殖健康、预防意外妊娠的关键措施。随着医学技术发展,现代人已拥有多种避孕选择,但全球仍有约40%的妊娠属于非意愿怀孕,这与避孕认知偏差、方法使用不当密切相关。本文将从实用角度解析避孕措施的核心原理、适用场景及注意事项,帮助读者建立系统化的避孕知识体系。
一、科学避孕的必要性:生命规划与健康保护的双重需求
意外妊娠导致的流产手术,可能引发子宫穿孔、感染甚至继发性不孕。数据显示,重复流产三次以上的女性,并发症发生率高达34.62%。科学避孕不仅能避免此类风险,还可调节月经周期、缓解痛经,并在特定场景下预防性传播疾病。例如,短效避孕药对多囊卵巢综合征患者的激素调节作用,已被临床证实具有治疗价值。
二、主流避孕措施的科学解析
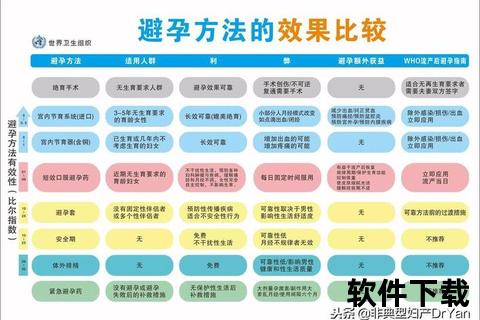
1. 物理屏障法:即时防护的首选
避孕套:男用乳胶套避孕成功率约85-98%,关键风险源于使用失误(如未全程佩戴、未排空前端空气)。女用聚氨酯套覆盖壁,预防性传播疾病效果更优,但操作复杂度较高。
宫颈帽/隔膜:需配合杀精剂使用,避孕率达92-96%。适合对乳胶过敏者,但需提前放置且需医生指导尺寸选择。
2. 激素类避孕:长效稳定的选择
短效口服避孕药:含雌激素+孕激素复合成分,抑制排卵效率超99%。需每日固定时间服用,漏服需12小时内补服。新型药物(如优思明)水钠潴留作用弱,体重增加风险较低。
皮下埋植剂:火柴棒大小的弹性棒植入上臂皮下,持续释放孕激素,有效期3年。比尔指数低于0.1%,适合需长期避孕且不愿每日服药者。
避孕针/贴片:孕激素注射剂每8-13周使用一次,贴片每周更换。两者均需监测血栓风险,吸烟者慎用。
3. 宫内节育系统(IUD):可逆的长效方案
含铜IUD:通过铜离子杀伤,有效期10年,紧急避孕有效率达99%。可能增加经血量,适合已完成生育的女性。
激素型IUD(如曼月乐):局部释放左炔诺孕酮,减少月经量并缓解痛经,兼具治疗子宫内膜异位症的作用。
4. 紧急避孕:事后补救措施
左炔诺孕酮片:72小时内服用,延迟排卵效果显著,但多次使用可能导致月经紊乱。
米非司酮:抗孕激素类药物,需医生处方,对子宫内膜影响更直接。
宫内节育器:无保护性行为5天内放置,兼具紧急避孕与长效避孕功能,适合拒绝药物干预者。
5. 绝育手术:永久性方案
女性输卵管结扎与男性输精管切除术均属不可逆手段,适合无生育需求人群。需注意术后复通成功率仅60-80%。
三、特殊人群的避孕策略
1. 青少年与未婚女性
优先推荐避孕套(预防性病)+短效避孕药双重防护。避免使用安全期、体外等失败率超20%的方法。
2. 哺乳期女性
含雌激素药物会抑制泌乳,可选择纯孕激素避孕药(迷你丸)、避孕套或产后6周放置IUD。
3. 慢性疾病患者
高血压/糖尿病患者:避免使用雌激素类药物,优选铜环或屏障法。
肝肾功能异常者:禁用激素类避孕,可考虑绝育手术。
4. 围绝经期女性
40岁以上女性血栓风险升高,建议使用铜环或避孕套。已放置IUD者可延续使用至绝经后半年取出。
四、常见误区与风险警示
1. “安全期无需避孕”:排卵受情绪、疾病影响,安全期避孕失败率高达27%。
2. “紧急避孕药可替代常规避孕”:频繁使用易导致内分泌失调,每年限用不超过3次。
3. “哺乳期不会怀孕”:产后14天即可能恢复排卵,需及时采取避孕措施。
4. “避孕药致癌”:研究表明,规范使用可降低卵巢癌、子宫内膜癌风险。
五、行动建议:构建个性化避孕方案
1. 评估需求:根据生育计划、健康状况、性生活频率选择方法。未生育者优先考虑可逆方案(IUD、皮下埋植)。
2. 双重防护:避孕套+激素类措施,兼顾避孕与防病。
3. 定期复查:使用IUD者每年做妇科检查,服药者监测肝功能、血压。
4. 紧急处理:漏服药物时立即补服并加用屏障法;避孕套破损后72小时内采取紧急避孕。
科学避孕的本质是对生命权的主动掌控。通过理解不同方法的作用机制与适用边界,每个人都能找到最适合自己的健康管理路径。当出现月经异常、持续性腹痛或避孕装置移位时,务必及时就医——生殖健康无小事,预防永远优于补救。
