白斑是皮肤或黏膜局部色素脱失或减退的表现,其背后可能涉及多种疾病,从良性的白色糠疹到潜在癌变的黏膜白斑。正确识别白斑的特征与伴随症状,是早期干预和改善预后的关键。
一、白斑的常见类型与症状解析
1. 白癜风
白癜风是典型的后天性色素脱失性疾病,表现为边界清晰的乳白色或瓷白色斑块,表面光滑无鳞屑。早期白斑颜色较浅(淡白色),随病情进展逐渐加深,可能伴有毛发变白。白斑常见于面部、颈部、手部等暴露部位,也可累及外生殖器。
识别要点:
斑块边缘清晰,呈对称分布;
无痛痒感,但部分患者可能因心理压力或合并免疫异常出现情绪波动;
进展期白斑周围可能出现炎症性红晕;
儿童患者常见于眼睑、口周等部位。
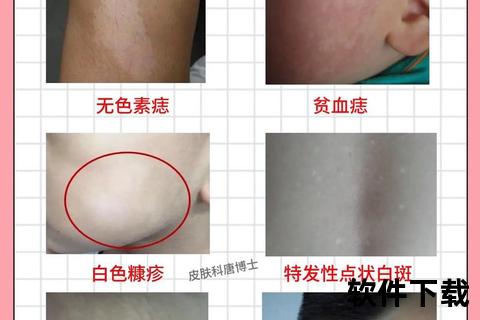
2. 白色糠疹(单纯糠疹)
多发于儿童和青少年,面部多见,表现为圆形或椭圆形淡白色斑块,表面覆盖细小鳞屑,边界模糊。病因可能与日晒、皮肤干燥或营养缺乏有关。
识别要点:
斑块颜色较白癜风更浅,呈淡红色或苍白色;
表面可见类似“面包糠”的皮屑;
无扩散性,多数在1-2年内自行消退。
3. 黏膜白斑
常见于口腔、外阴等黏膜部位,表现为增厚的白色或灰白色斑块,表面粗糙或起皱,可能伴疼痛或灼热感。需警惕癌变风险,尤其是斑块间杂红色区域(斑点状黏膜白斑)。
识别要点:
斑块无法刮除,质地较硬;
长期吸烟、饮酒或咀嚼槟榔者风险较高;
合并免疫缺陷(如HIV/AIDS)者可能出现毛状黏膜白斑。
4. 炎症后色素减退
继发于湿疹、皮炎等皮肤炎症,表现为局部色素减退斑,形态不规则,表面可能有原发病的残留痕迹(如脱屑或瘢痕)。
二、白斑的病因与高危因素
白斑的形成与以下机制相关:
黑色素细胞损伤:如白癜风中免疫系统错误攻击黑色素细胞;
局部刺激:黏膜白斑与、酒精等慢性刺激相关;
代谢异常:维生素缺乏、内分泌紊乱可能诱发白色糠疹;
遗传倾向:约30%白癜风患者有家族史。
高危人群:
长期暴露于紫外线或化学刺激者;
自身免疫性疾病患者(如甲状腺疾病、1型糖尿病);
免疫功能低下者(如HIV感染者、器官移植术后)。
三、诊断与鉴别:如何科学区分白斑类型?
1. 临床检查:
伍德灯:白癜风白斑呈亮蓝色荧光,白色糠疹则无此特征;
皮肤镜:观察色素脱失程度及血管形态,辅助鉴别炎症后色素减退。
2. 病理活检:
适用于疑似癌变的黏膜白斑或不典型病例,通过组织学确认黑色素细胞缺失或异常增生。
四、治疗与管理策略
1. 药物治疗
局部激素:适用于局限性白癜风,但需避免长期使用导致皮肤萎缩;
钙调磷酸酶抑制剂(如他克莫司):用于黏膜、面部等薄嫩部位;
光疗:窄谱紫外线(NB-UVB)或308nm准分子激光可刺激色素再生。
2. 生活方式干预
防晒:紫外线可能加重白癜风,需使用物理防晒(遮阳帽、衣物)及广谱防晒霜;
饮食调节:增加富含酪氨酸(如瘦肉、坚果)和锌的食物,限制高维生素C摄入。
3. 心理支持
白斑可能引发焦虑或自卑,建议通过心理咨询、患者互助小组改善情绪,必要时联合抗焦虑药物。
五、特殊人群注意事项
儿童:白色糠疹无需特殊治疗,避免过度清洁;儿童白癜风需警惕合并自身免疫疾病。
孕妇:外阴白斑患者应选择宽松棉质内衣,避免搔抓,慎用药物以免影响胎儿。
老年患者:黏膜白斑需定期筛查癌变,建议每6个月口腔科随访。
六、何时需就医?警惕这些危险信号!
白斑快速扩大或新发斑块;
斑块表面出现溃疡、出血或硬结;
伴随全身症状(如乏力、关节痛);
常规治疗无效或反复发作。
七、预防措施:降低白斑发生风险
1. 避免刺激:限酒,减少辛辣饮食;
2. 皮肤保护:防止外伤、过度日晒;
3. 增强免疫:规律作息、适度运动,维持情绪稳定。
通过科学识别与规范管理,大多数白斑可得到有效控制。若症状持续或加重,请及时至皮肤科或专科医院就诊,避免延误治疗时机。
