HPV检查作为宫颈癌筛查的重要手段,其结果的等待时长一直是许多女性关注和焦虑的焦点。有人因结果迟迟未出而担忧病情严重,也有人因对检测流程的不了解而陷入迷茫。实际上,检测周期的长短与医疗机构的运作模式、检测技术以及个体情况密切相关。本文将从科学角度解析HPV检测的全流程,帮助读者理解背后的机制,并提供应对建议。
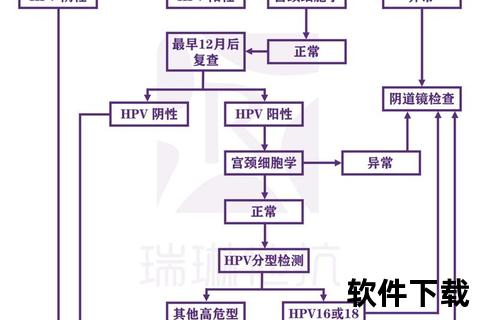
HPV检测并非简单的“取样即出结果”,其流程涉及多个关键环节,每一步都可能影响最终报告的出具时间。
1. 样本采集阶段
医生使用宫颈刷在宫颈口旋转取样,刷取宫颈管内的脱落细胞。此过程需避开月经期,且在取样前48小时避免性生活、用药或冲洗,否则可能导致样本污染或细胞数量不足。
潜在时间消耗:若样本质量不达标(如细胞量不足、被经血污染),可能需重新采集,延长整体周期。
2. 样本保存与运输
采集后的样本需放入含有保存液的试管中,避免细胞降解。在基层医院或检测量较少的机构,样本可能需集中送至第三方实验室,运输时间和批次安排会导致延迟。例如,偏远地区医院可能每周仅送检一次样本,耗时可达3-5天。
3. 实验室检测阶段
4. 报告生成与审核
检测数据需由病理医生审核并签发报告,尤其在发现异常时,可能需多专家会诊,增加1-2天等待时间。
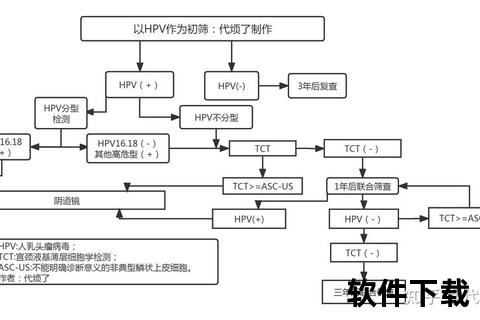
1. 医疗机构的检测能力
2. 检测项目的复杂性
普通HPV筛查仅需判断“是否感染高危型”,而分型检测需明确具体型别(如HPV16、52等),后者耗时增加30%-50%。联合TCT检查的样本需分别处理,也可能延长周期。
3. 样本批次与优先级
实验室通常按批次检测以降低成本。若遇突发疫情或检测高峰,常规筛查样本可能被延后处理。急诊或活检样本则享有优先权。
4. 个体特殊情况
1. 选择高效检测渠道
2. 理解报告的核心信息
3. 阳性后的健康管理
事实:检测周期与病情无直接关联,延迟多因流程安排或样本运输导致。
事实:正规自测盒与医院检测的一致性达90%以上,适合隐私需求高的人群。
事实:90%的感染可在2年内自行清除,仅持续感染高危型需干预。
1. 青少年女性:优先接种HPV疫苗,即使感染过某型别,疫苗仍可预防其他型别。
2. 围绝经期女性:免疫力下降可能增加持续感染风险,建议缩短筛查间隔至1-2年。
3. 男性感染者:虽无需常规检测,但若伴侣HPV阳性,建议泌尿科检查并避免无保护性行为。
HPV检测的等待过程可能充满焦虑,但理解背后的科学逻辑能有效缓解不安。通过选择正规医疗机构、关注免疫力提升,并定期筛查,女性完全可以将宫颈癌风险控制在萌芽阶段。健康管理的核心不仅是“及时检测”,更是“持续关注”——这或许是对自身健康最好的投资。