突如其来的样疼痛,让日常动作成为煎熬——这是许多神经痛患者的真实写照。一位65岁的退休教师因面部剧痛无法进食,检查发现竟是三叉神经痛;另一位糖尿病患者足部刺痛持续半年,最终确诊为周围神经病变。这些案例揭示着神经痛对生活的深刻影响,也凸显科学用药的重要性。
神经痛源于神经系统的直接损伤或功能障碍,表现为自发性疼痛(无外界刺激时发作)或诱发性疼痛(轻微触碰即引发剧痛)。典型症状包括样、烧灼样疼痛,常伴有麻木或针刺感。疼痛区域与受损神经分布密切相关,如三叉神经痛多累及面颊,带状疱疹后神经痛沿肋间神经分布。
特殊人群警示:儿童可能表现为哭闹不安或特定姿势保护疼痛部位;孕妇用药需警惕抗癫痫药物致畸风险;老年患者常因基础疾病导致药物代谢能力下降,需调整剂量。
现代神经痛治疗遵循"阶梯式管理"原则:首选单药治疗,效果不佳时联合用药,难治性病例考虑介入或手术。核心目标是实现"50%疼痛缓解",即在保证安全前提下逐步控制症状。
1. 钠通道调节剂
2. 钙通道阻滞剂
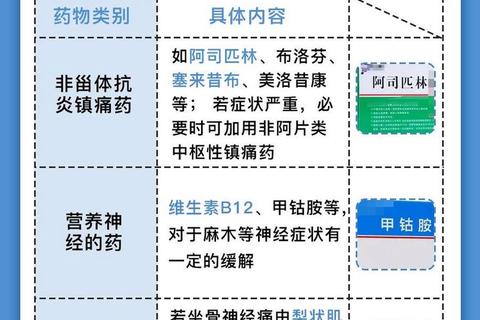
当一线药物疗效不足时,可联用:
用药警示:卡马西平与华法林联用会增加出血风险;普瑞巴林可能加重心力衰竭;突然停药易诱发"反跳痛",减量周期需2周以上。
1. 干细胞再生技术
2024年临床研究显示,自体脂肪干细胞注射治疗三叉神经痛,6个月疼痛评分从7.5降至4.3,55%患者减少止痛药用量。作用机制包括修复髓鞘损伤、分泌神经营养因子
2. 精准靶向药物
2025年国际会议披露的新型Nav1.7钠通道抑制剂,可选择性阻断痛觉传导,临床试验显示对化疗神经病变有效率提升至78%
3. 神经调控技术
脊髓电刺激(SCS)通过植入电极改变痛觉信号传导,对术后神经痛控制率达82%。最新低温等离子技术减少治疗区域麻木感
1. 疼痛日记法:记录发作时间、诱因(如冷风刺激)、用药反应,帮助医生精准调药
2. 物理防护:三叉神经痛患者使用软毛牙刷,避免触发"点";糖尿病神经病变者选择无骨缝软鞋
3. 营养支持:补充维生素B12(甲钴胺)可促进神经修复,α-硫辛酸改善糖尿病神经病变
紧急处理预案:突发剧痛时可尝试冰块局部冷敷(避开开放性伤口),配合深呼吸放松。若出现药物过敏反应(皮疹、呼吸困难)或意识改变,需立即急诊
医学的进步正在改写神经痛的治疗版图。从经典药物的剂量优化到干细胞疗法的突破,患者有了更多对抗疼痛的武器。但需谨记:个体化治疗才是核心——建议每3个月进行疼痛评估和用药方案调整,在专业医师指导下构建专属治疗方案。疼痛不应成为生命的枷锁,科学用药与生活管理的结合,将帮助患者重拾生活掌控权。