月经周期的规律性如同身体健康的晴雨表,当流产与月经失调交织出现时,往往引发女性对生殖健康的深度担忧。现代医学发现,人工流产后约30%-40%的女性会出现不同程度的月经紊乱,这种生理变化背后既包含着机体自我修复的复杂机制,也隐藏着需要警惕的疾病信号。
1. 激素水平的剧烈震荡
人工流产通过机械操作突然终止妊娠,导致妊娠相关激素(如HCG、孕酮)断崖式下降。研究表明,流产后女性体内的雌二醇水平会在术后3天内骤降50%以上。这种激素失衡直接干扰下丘脑-垂体-卵巢轴的正常节律,引发排卵障碍和内膜修复延迟。临床数据显示,约25%的患者术后出现黄体功能不足。
2. 子宫内膜的双重创伤
现代影像学研究证实,负压吸引术会使子宫内膜功能层平均减薄0.5-1.2mm,特别是多次流产者可能形成局部纤维化病灶。这种结构损伤不仅影响内膜周期性再生,还会改变局部微环境——流产后患者子宫内膜中VEGF(血管内皮生长因子)表达下降40%,直接影响血管重建。
3. 神经内分泌网络的持续应激
长期的临床观察发现,术后焦虑评分≥7分的患者,月经恢复时间较正常情绪组平均延迟11.3天。这种心理应激通过激活交感神经系统,促使肾上腺皮质激素分泌异常,形成“焦虑-内分泌紊乱-月经异常”的恶性循环。
4. 特殊基因表达的潜在风险
最新遗传学研究提示,PAI-1基因4G/5G多态性携带者流产后发生月经紊乱的风险是普通人群的2.36倍,这类人群的纤溶系统异常可能加剧宫腔粘连。
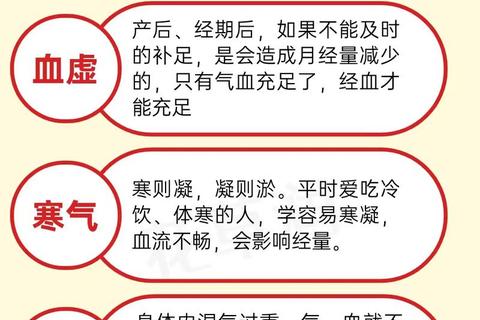
流产后月经异常通常表现为三种形态(图1):
需要立即就医的危险信号包括:
1. 黄金修复期的营养干预
术后1-3周是子宫内膜修复的关键期,建议采用“三阶段营养方案”:
2. 中西医结合的周期调控
3. 生活方式的重建工程
建立“3+2+1”康复体系:
1. 反复流产史女性:建议进行凝血功能、抗磷脂抗体等专项检测,必要时预防性使用低分子肝素。
2. 多囊卵巢综合征患者:术后需持续监测糖代谢指标,二甲双胍联合肌醇补充可降低50%的月经紊乱风险。
3. 大龄女性(>35岁):术后3个月应进行AMH检测评估卵巢储备。
月经周期的重建本质上是生殖系统功能的系统性修复。2024年《生殖医学杂志》的队列研究显示,实施系统调理方案的患者,3个月内月经恢复率达到91.2%,显著高于自然恢复组的67.5%。这提示我们,科学干预不仅能缩短恢复周期,更能为长远生殖健康建立保护屏障。建议每位经历流产的女性建立专属的月经观察日记,将基础体温监测与症状记录相结合,为个性化调理提供精准依据。