新生儿动脉导管未闭(PDA)是先天性心脏病中较为常见的类型,约占所有先天性心脏病的10%-15%。尽管多数患儿在出生后动脉导管会自然闭合,但仍有部分新生儿因导管持续开放导致心脏负担加重、肺循环异常,甚至引发严重并发症。本文将从症状识别、病因机制、诊疗策略及预后管理等方面,为家长和公众提供科学且实用的指导。
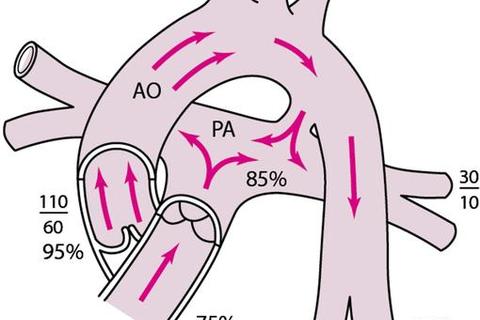
动脉导管是胎儿期连接肺动脉与主动脉的临时通道,通常在出生后数天内关闭。若导管未闭合,血液会从主动脉向肺动脉异常分流,导致肺循环充血和体循环缺血。
典型症状包括:
值得注意的是,早产儿(尤其是胎龄<28周)的PDA发病率高达55%-75%,且症状更隐匿,需通过超声心动图早期筛查。
PDA的病因复杂,涉及遗传、环境及母体因素:
1. 遗传因素:部分患儿存在染色体异常(如Williams综合征)或基因突变;
2. 药物与母体暴露:孕期使用非甾体抗炎药(如布洛芬)、糖皮质激素或多酚类食物(如葡萄、绿茶)可能抑制前列腺素合成,导致导管早闭或收缩;
3. 早产与低体重:早产儿动脉导管肌层发育不全,对氧的敏感性降低,闭合延迟风险显著增加。
诊断流程:
1. 听诊检查:胸骨左缘连续性机器样杂音是典型体征;
2. 超声心动图:明确导管直径、分流方向及心脏结构,评估肺动脉压力;
3. 血氧监测:动脉血氧饱和度降低和乳酸升高可能提示喂养不耐受或心功能不全。
对于高危早产儿,出生后72小时内应常规进行心脏超声筛查,避免漏诊。
适用于导管粗大、合并其他心脏畸形或介入治疗失败的患儿。传统开胸结扎术的死亡率已降至0.1%以下,但需注意术后瘢痕和感染风险。
1. 治疗时机:早期干预(出生后2周内)可显著降低肺动脉高压和心力衰竭风险;
2. 导管直径与分流程度:粗大导管(直径>4 mm)易导致不可逆肺血管病变,需优先干预;
3. 营养与护理:喂养不耐受与低血氧饱和度密切相关,建议少量多餐、监测体重,并补充高热量配方奶;
4. 长期随访:术后1年内每3个月复查心脏超声,评估主动脉瓣反流等远期并发症。
新生儿动脉导管未闭的管理需结合患儿个体情况,从药物、介入到手术层层递进。家长需掌握基础护理知识,并与医疗团队紧密配合,通过早期筛查和规范治疗,绝大多数患儿可完全康复。随着封堵技术和围术期管理的进步,PDA的预后已显著改善,但长期随访和心理健康支持仍是不可忽视的环节。