阿莫西林颗粒作为临床常用的抗生素,其过敏反应可能从轻微皮疹发展为致命性休克。一位年轻母亲曾因孩子服用该药后突发全身红肿、呼吸困难,在送往医院的路上几乎失去意识,这样的案例警示我们:药物过敏的识别与急救是关乎生命的必修课。
1. 速发型反应(用药后数分钟-1小时)
皮肤突发瘙痒性荨麻疹,呈现凸起红斑或白色风团,常伴随口唇、眼睑肿胀。约20%患者出现呼吸窘迫,表现为喉部堵塞感、哮鸣音,严重者因喉头水肿导致窒息。心血管系统受累时,会出现冷汗、血压骤降、意识模糊等休克前兆,此时黄金抢救时间仅10-15分钟。
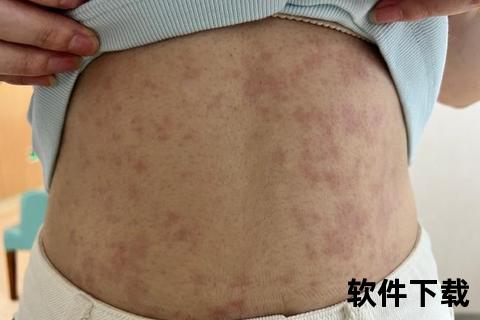
2. 迟发型反应(24小时-3天后)
特征性斑丘疹多从躯干向四肢扩散,呈现边界清晰的红色斑片或丘疹,婴幼儿更易在面部出现蝴蝶状红斑。约15%患者合并胃肠道症状,如持续呕吐、水样腹泻,易与食物中毒混淆。
3. 特殊人群预警信号
孕妇过敏时除典型症状外,可能伴随异常宫缩或胎动减少,需警惕胎盘血流受阻。儿童群体中,有EB病毒感染史者服用阿莫西林后皮疹发生率高达90%,且易误诊为普通病毒疹。

1. 急诊鉴别流程
接诊医生会优先排除感染性皮疹(如水痘、猩红热),通过白细胞分类计数发现嗜酸性粒细胞升高提示过敏。对于意识障碍患者,血清类胰蛋白酶检测能在30分钟内确认过敏反应。
2. 精准检测手段
皮肤点刺试验阳性率约80%,但需在过敏事件4-6周后进行以避免假阴性。药物激发试验作为金标准,必须在配备急救设备的监护病房实施,采用梯度剂量给药法。
1. 家庭应急处理
发现瘙痒或局部红肿时,立即服用氯雷他定(儿童选择糖浆剂型),并用冷敷控制水肿。若出现声音嘶哑或胸闷,采取半卧位减少气道阻力,同时拨打急救电话。
2. 医疗机构救治规范
急诊科对Ⅱ级反应(呼吸窘迫)采用肾上腺素肌肉注射(成人0.3-0.5mg),配合高流量吸氧。Ⅲ级休克患者需建立双静脉通道,快速补液(生理盐水20ml/kg)联合多巴胺维持血压。
3. 特殊病例管理
对反复呕吐伴嗜睡的儿童,需警惕药物性小肠结肠炎综合征(DIES),这类非IgE介导反应对肾上腺素无效,需静脉注射昂丹司琼及糖皮质激素。
1. 高风险人群筛查
青霉素过敏者中40%存在头孢菌素交叉过敏,使用前需进行梯度皮试。有特应性皮炎或哮喘病史者,建议预防性口服抗组胺药。
2. 特殊场景防护
孕妇如需使用,优先选择栓剂减少全身吸收,治疗期间监测胎心变异。哺乳期母亲服药后,建议4小时内暂停母乳喂养。
3. 智能监测工具
可穿戴设备如过敏预警手环,能实时监测血氧和心率变化,通过AI算法提前30分钟预测休克风险。
1. 家庭药箱配置
除常规抗组胺药外,建议过敏体质者常备预充式肾上腺素笔(Epipen),并定期参加注射培训。药箱需存放医用警示卡,注明过敏药物及急救流程。
2. 社区联防机制
建立邻里互助网络,将过敏患者信息录入社区急救系统,确保5分钟内可获取自动体外除颤器(AED)。
在全球每年报告的200万例严重药物过敏中,阿莫西林相关案例占比达12%。这个数据背后,是无数因认知不足导致的悲剧。当我们学会识别皮肤上的细微变化,掌握那支救命笔的正确用法,或许就能在死神叩门时,为生命赢得关键的时间窗口。