人体温度是反映健康状况的核心指标之一,但如何正确判断是否发热却让许多人困惑——有人因误判体温而过度焦虑,也有人因忽视异常延误治疗。测量体温看似简单,实则暗含科学细节:腋下37.2℃和口腔37.8℃可能都指向同一程度的发热,而婴儿的肛温测量需要完全不同于成人的操作规范。
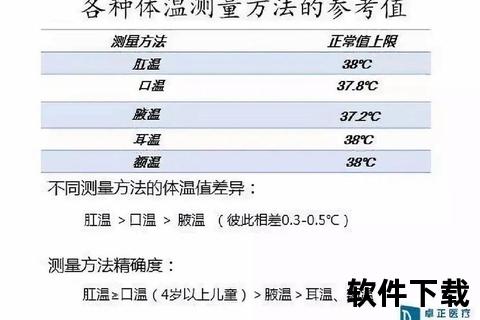
人体核心温度通过下丘脑调节维持在动态平衡中,不同部位的体温存在生理性差异。正常体温范围呈现昼夜节律性波动,清晨最低,傍晚最高,日间变化幅度可达0.5-1℃。临床数据显示,健康成年人的基础体温区间为:
特殊人群存在个体化差异:新生儿代谢旺盛,体温通常比成人高0.3-0.5℃;老年群体因代谢减缓,基础体温可能低于标准值。
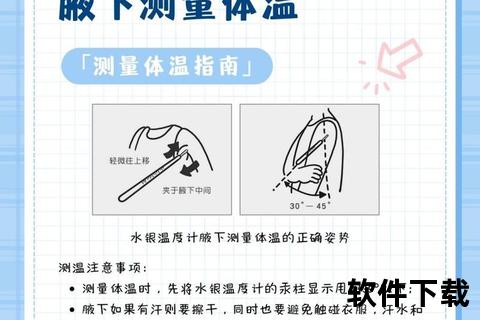
测量要求:擦干汗液后夹紧10分钟,电子体温计需注意传感器与皮肤完全接触。
环境温度低于20℃时,腋温可能比核心体温低0.5-1℃,需结合其他体征判断。
测量规范:测量前30分钟禁食冷热饮,电子体温计舌下放置至提示音响起。
特殊提示:口腔术后患者、癫痫发作人群禁用此方法,儿童需满5岁以上才能配合测量。
黄金标准:美国儿科学会推荐作为婴幼儿体温检测的首选方式。
操作要点:润滑剂使用后插入1.5-2.5cm(婴儿)或3.5cm(成人),测量时间3分钟。腹泻患者及术后禁止使用此法。
当不同部位测量结果存在矛盾时:
物理降温:温水擦浴(避开心前区)、退热贴敷额头
营养支持:每小时补充100-200ml电解质水,儿童可配合维生素C泡腾片
药物干预:成人可选布洛芬或对乙酰氨基酚,儿童需按体重计算剂量(美林混悬液0.25ml/kg)
警惕信号:出现意识模糊、抽搐、皮疹需立即就医
紧急处理:冰袋放置颈动脉/股动脉处,同时拨打急救电话
禁忌行为:酒精擦浴可能导致婴幼儿中毒
出现以下情况建议12小时内就诊:
正确认知体温临界值不仅能避免过度医疗,更是守护健康的第一道防线。建议家庭常备两种类型体温计(如电子肛温计+耳温枪),建立体温记录档案,当异常数据连续出现时,这份记录将成为医生诊断的重要依据。