糖尿病引发的周围神经病变是患者长期血糖控制不佳的常见后果,患者常出现手脚麻木、刺痛、感觉异常等症状,严重时甚至影响行走能力。这种病变不仅降低生活质量,还可能掩盖外伤或感染风险,导致足部溃疡等并发症。对于这类患者而言,科学理解疾病机制并选择针对性治疗方案,是延缓病情发展的关键。
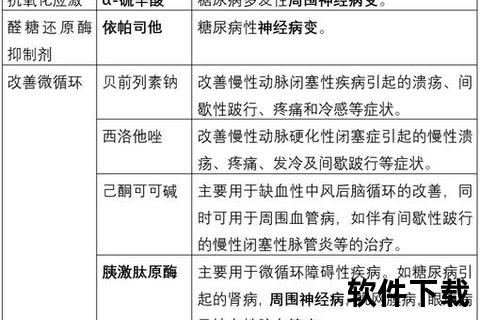
糖尿病周围神经病变的核心机制之一是醛糖还原酶过度激活引发的多元醇代谢紊乱。正常生理状态下,葡萄糖主要通过糖酵解途径代谢。但在高血糖环境中,醛糖还原酶活性显著增强,促使大量葡萄糖转化为山梨醇。由于山梨醇难以透过细胞膜排出,会在神经细胞内堆积,导致渗透压失衡、细胞水肿,最终引发神经纤维结构和功能损伤。
临床研究显示,山梨醇浓度升高还会消耗细胞内的肌醇和谷胱甘肽,进一步加剧氧化应激反应,形成恶性循环。这一过程在糖尿病视网膜病变(糖网)和周围神经病变中均有体现,这也是部分患者同时出现视力模糊和肢体麻木的原因。

作为选择性醛糖还原酶抑制剂,依帕司他胶囊通过以下机制发挥治疗作用:
1. 抑制山梨醇生成:直接阻断醛糖还原酶活性,减少山梨醇蓄积,缓解神经细胞水肿;
2. 改善代谢环境:恢复肌醇水平,促进神经传导功能修复;
3. 抗氧化与抗炎:降低氧化应激标志物(如丙二醛)水平,减轻神经炎症反应。
循证医学证据表明,连续服用依帕司他3个月后,患者神经传导速度可提升15%-20%,疼痛评分下降30%以上。与甲钴胺或α-硫辛酸联合使用时,症状改善率可进一步提高至80%以上。
1. 血糖控制优先:将糖化血红蛋白维持在7%以下,餐后血糖波动幅度不超过3.9mmol/L;
2. 早期筛查:糖尿病患者每年至少进行一次神经电生理检查,出现蚁行感、踏棉感应及时就医;
3. 生活方式干预:每日30分钟有氧运动(如快走)、补充B族维生素、避免足部外伤;
4. 分层治疗:轻症患者可单用依帕司他,中重度建议联合甲钴胺或前列腺素类药物。
Q:服药后手脚麻木反而加重,是否需停药?
A:部分患者治疗初期可能出现短暂症状波动,若持续超过2周或伴随皮疹,需就医评估。
Q:能否自行购买依帕司他服用?
A:该药需凭处方使用,确诊神经病变后方可服用。自行用药可能掩盖其他病因(如腰椎病变)。
Q:治疗期间饮食需注意什么?
A:避免高糖、高脂饮食,适量增加深海鱼(富含ω-3脂肪酸)和深色蔬菜(含抗氧化物质)。
糖尿病神经病变的治疗需要“血糖控制+靶向修复”双管齐下。依帕司他作为机制明确的醛糖还原酶抑制剂,为患者提供了从代谢层面逆转神经损伤的可能性。早期规范用药,配合定期监测和生活方式管理,有望显著延缓疾病进展,守护患者的触觉与行动自由。