月经是女性生殖健康的“晴雨表”,它的规律性不仅关乎生育能力,更是全身激素平衡的直观反映。许多女性因周期波动、经量变化而焦虑,却对正常范围缺乏科学认知。本文将结合最新医学指南,系统解析月经周期的健康密码,帮助女性摆脱不必要的恐慌,掌握科学管理方法。
一、月经周期的科学定义与正常范围
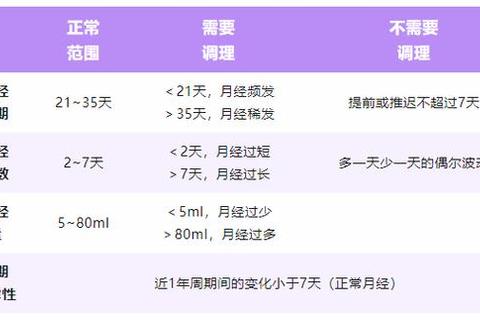
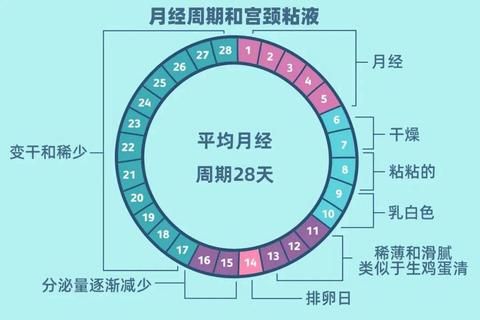
月经周期从出血第1天开始计算,至下次月经来潮的前1天结束。根据国际妇产科联盟(FIGO)及国内《妇产科学》指南,正常范围需同时满足以下条件:
1. 周期频率:21-35天(FIGO标准为24-38天),相邻周期波动≤7天。
例如:若某女性周期为25天,某次提前至22天或延后至30天均属正常。
2. 经期长度:持续2-8天,平均4-6天。
3. 经量范围:5-80ml/周期,若以卫生巾估算,每天更换4-5片(日用型)且未完全浸透即为正常。
4. 规律性:连续6个月内,周期波动未超过7天。
特殊人群差异
青春期(初潮后2年内)与围绝经期(45-55岁):因激素波动,周期不规律属于生理现象。
哺乳期:受催乳素抑制排卵影响,可能出现数月闭经。
多囊卵巢综合征患者:周期常超过35天,需结合B超及激素检查确诊。
二、影响月经周期的关键因素
月经周期的稳定性受多重机制调控,任何环节异常均可能导致失调:
1. 核心调控系统
下丘脑-垂体-卵巢轴(HPO轴):通过FSH(促卵泡激素)、LH(黄体生成素)、雌激素、孕激素的周期性波动,控制卵泡发育与内膜变化。
子宫内膜应答:内膜厚度随激素变化增厚或脱落,异常增生(如息肉、肌瘤)会导致经期延长。
2. 常见干扰因素
激素失衡:甲状腺功能异常、高催乳素血症可直接打乱HPO轴节律。
代谢紊乱:肥胖(BMI≥28)或过度消瘦(BMI≤18.5)均影响雌激素合成。
精神压力:皮质醇升高抑制GnRH分泌,导致排卵延迟或缺失。
医源性影响:紧急避孕药、抗抑郁药、化疗药物可能引起周期紊乱。
三、识别异常月经的“危险信号”
当出现以下情况时,建议尽早就医:
1. 周期异常
连续2次周期<21天或>35天
闭经超过3个月(排除妊娠)
2. 经期异常
出血>8天或<2天
经间期出血(非经期点滴出血)
3. 经量异常
每小时浸透1片夜用卫生巾,或排出>5cm血块
经量骤减伴不孕,警惕宫腔粘连
4. 伴随症状
痛经进行性加重(警惕子宫内膜异位症)
潮热盗汗伴周期紊乱(卵巢早衰征兆)
自测工具推荐
月经日记法:记录周期起止日、经量(卫生巾更换频率)、疼痛程度(0-10分)。
周期计算APP:通过智能算法预测排卵期,识别异常波动。
四、诊断与干预策略
1. 医学检查流程
基础检查:性激素六项(月经第2-3天抽血)、甲状腺功能、盆腔B超。
进阶检查:宫腔镜(排查内膜病变)、AMH(评估卵巢储备)。
2. 个性化治疗方案
激素调节:短效避孕药(如优思明)可规律周期;黄体酮改善黄体功能不足。
手术干预:宫腔镜下切除息肉、肌瘤;腹腔镜治疗子宫内膜异位症。
生活方式调整:
体重管理:BMI控制在18.5-23.9
压力调节:每日冥想10分钟可降低皮质醇23%
营养补充:肌醇(改善多囊)、维生素B6(缓解经前综合征)
五、特殊人群管理建议
1. 备孕女性:周期缩短至<24天时,需排查黄体功能不足导致的流产风险。
2. 围绝经期女性:周期紊乱伴潮热出汗,建议检测FSH(>40mIU/mL提示卵巢衰竭)。
3. 青少年女性:初潮后2年内周期不规律无需过度治疗,但经期>10天需排除血液病。
六、日常维护的黄金法则
1. 监测记录:使用月经日历APP持续跟踪3个周期。
2. 预警机制:周期波动超过7天时启动“三周自查”:
第1周:调整作息(23点前入睡)
第2周:增加Ω-3脂肪酸摄入(三文鱼、亚麻籽)
第3周:未恢复则就医
3. 年度筛查:即使无症状,35岁以上女性建议每年进行妇科B超+性激素检测。
月经周期的规律性是女性健康的“生物钟”,既不必对微小波动过度焦虑,也不能忽视持续异常。通过科学认知、主动监测和适时干预,每位女性都能成为自身健康的第一责任人。当周期偏离轨道时,请记住:专业医疗支持永远是最可靠的导航仪。

