甲状腺疾病影响着全球数亿人的健康,从功能亢进到功能减退,从炎症到肿瘤,其治疗离不开科学规范的药物管理。当患者面对纷繁复杂的药物名称时,常会产生困惑:为什么有些药物需要空腹服用?同一药物为何既用于甲亢又用于甲减?本文将系统梳理五类核心药物的作用原理、适应症及安全用药要点,帮助读者建立清晰的用药认知。
一、甲状腺激素替代药物:重建代谢平衡
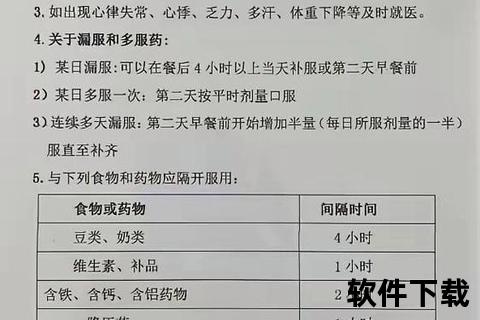
代表药物:左甲状腺素钠(如优甲乐)、干甲状腺片
核心作用:补充体内缺乏的甲状腺激素,纠正代谢减缓、疲劳、畏寒等甲减症状。
适应症:
原发性或术后甲状腺功能减退
先天性甲状腺发育异常
甲状腺癌术后抑制治疗(通过控制促甲状腺激素水平降低复发风险)
剂量管理:
起始剂量:成人通常从25-50μg/天开始,每4周根据TSH检测结果调整,老年患者需从12.5μg起始以避免心脏负荷。
特殊人群:孕妇需增加20%-30%剂量,产后6周复查调整;儿童按体重计算(2-4μg/kg/天)。
用药警示:
1. 服用时机:最佳为空腹(早餐前1小时或睡前),避免与钙片、铁剂、豆制品同服(间隔≥4小时)。
2. 药物相互作用:华法林抗凝效果可能增强,需监测凝血指标;糖尿病患者可能出现血糖波动。
3. 过量风险:长期超量服用可导致骨质疏松、心房颤动,老年患者尤需警惕。
二、抗甲状腺药物:抑制激素过量分泌
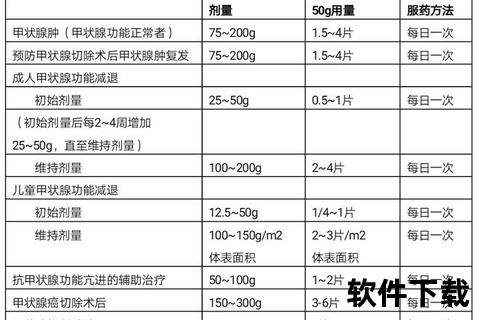
代表药物:甲巯咪唑、丙硫氧嘧啶
作用机制:阻断甲状腺过氧化物酶,减少T3、T4合成。
适应症:
格雷夫斯病等甲状腺功能亢进症
甲亢术前准备及放射性碘治疗的辅助
剂量差异:
甲巯咪唑:起始剂量10-30mg/天,维持期5-10mg/天,肝毒性较低。
丙硫氧嘧啶:妊娠早期甲亢首选(不易通过胎盘),但可能引发严重肝损伤。
关键注意事项:
1. 副作用监测:
粒细胞缺乏症(突发咽痛、发热需立即就医)
肝功能异常(每月检测转氨酶)
2. 疗程管理:治疗周期通常12-24个月,TSH受体抗体转阴是停药信号。
3. 特殊联用:甲亢复发高风险者可联合左甲状腺素钠,稳定激素水平。
三、放射性碘与碘剂:精准调控的双刃剑
放射性碘(¹³¹I)
适用场景:甲亢药物无效者、甲状腺癌转移灶清除。
治疗后管理:
1周内避免接触儿童孕妇(辐射防护)
30%患者5年内出现甲减,需终身监测。
碘化钾溶液
短期应用:甲状腺危象抢救、甲亢术前准备(通过Wolff-Chaikoff效应抑制激素释放)。
风险提示:长期使用可能诱发碘源性甲亢,结节性甲状腺肿患者禁用。
四、辅助治疗药物:缓解症状的“缓冲带”
1. β受体阻滞剂(普萘洛尔)
快速缓解甲亢引起的心悸、震颤,剂量需随心率调整(维持60-90次/分)。
2. 糖皮质激素(泼尼松)
用于亚急性甲状腺炎止痛,疗程不超过4周,突然停药可能诱发肾上腺危象。
五、特殊人群用药指南
孕妇群体:
甲减:左甲状腺素剂量较孕前增加20%-30%,分娩后恢复原剂量。
甲亢:丙硫氧嘧啶妊娠早期首选,中晚期切换为甲巯咪唑。
老年患者:
抗甲状腺药物起始剂量减半,避免诱发心房颤动。
合并冠心病者,左甲状腺素增量幅度≤12.5μg/4周。
儿童用药:
甲巯咪唑按体重计算(0.3-0.7mg/kg/天),定期监测骨龄发育。
安全用药的三大基石
1. 规律监测:
替代治疗:TSH目标值0.5-2.5mIU/L
抗甲状腺治疗:FT4维持在正常范围中上限
2. 生活方式协同:
甲亢患者限制海带、紫菜等高碘食物
甲减患者每日摄入碘盐≤6g,适度补充硒元素
3. 紧急就医信号:
服用抗甲状腺药物后出现黄疸或高热
甲状腺激素过量导致心绞痛发作
放射性碘治疗后颈部肿胀加剧
科学用药的本质,是在精细的激素调控与个体化治疗之间找到平衡点。当患者理解药物背后的作用逻辑,便能更好地参与治疗决策,与医生形成对抗疾病的合力。记住,每一片药剂的背后,都是对生命节律的精准校准。(本文信息仅供参考,具体用药请遵医嘱)
> 参考资料:中华预防医学会甲状腺疾病防治专委会《甲状腺疾病规范化管理白皮书》、美国甲状腺协会《妊娠期甲状腺疾病指南2025》

