肺纤维化患者的“呼吸守护者”:乙磺酸尼达尼布软胶囊的科学解析与使用指南
肺部疾病中,肺纤维化被称为“无声的杀手”——它悄无声息地蚕食患者的呼吸能力,最终导致肺功能不可逆的丧失。而乙磺酸尼达尼布软胶囊(商品名:维加特®)的问世,为这类患者带来了延缓疾病进展的希望。本文将从科学机制、临床应用、患者管理三个维度,全面解析这一创新药物。
一、肺纤维化的威胁:为何需要尼达尼布?
肺纤维化的本质是肺部组织因异常修复而形成瘢痕,导致肺泡逐渐硬化、失去气体交换功能。患者早期可能仅表现为干咳、活动后气短,但随着疾病进展,连穿衣、进食都会引发严重呼吸困难。数据显示,特发性肺纤维化(IPF)确诊后中位生存期仅2-4年,而系统性硬化病相关间质性肺疾病(SSc-ILD)更是硬皮病患者死亡的首要原因。
传统治疗手段如糖皮质激素效果有限,且副作用显著。尼达尼布作为全球首个获批的多靶点抗纤维化药物,通过阻断血管内皮生长因子(VEGF)、血小板源性生长因子(PDGF)和成纤维细胞生长因子(FGF)的信号通路,直接抑制纤维化进程,成为疾病管理的重要突破。
二、尼达尼布的三大核心适应症与临床证据
1. 特发性肺纤维化(IPF):延缓肺功能衰退
作用机制:抑制成纤维细胞增殖,减少胶原沉积,使肺功能年下降率降低50%。
用药方案:150mg每日两次,随餐服用,需定期监测肝功能。
医保覆盖:2017年在中国上市,已纳入医保乙类目录,大幅减轻患者经济负担。
2. 系统性硬化病相关间质性肺疾病(SSc-ILD)
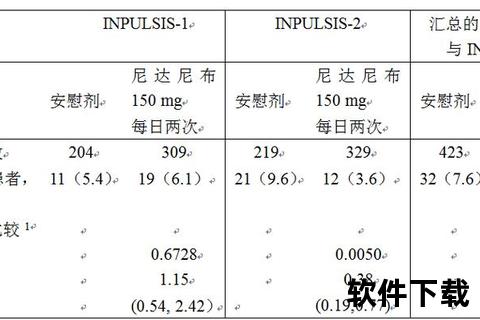
临床意义:约25%硬皮病患者在确诊3年内出现显著肺纤维化,尼达尼布可降低肺功能年下降率44%。
研究支持:III期SENSCIS试验证实其安全性,中国9个研究中心参与,结果发表于《新英格兰医学杂志》。
3. 进行性纤维化性间质性肺疾病(PF-ILD)
突破性进展:2020年获批,适用于类风湿关节炎、慢性过敏性肺炎等引发的进展性纤维化,使肺功能年下降率减缓57%。
国际同步:中国与全球同步递交上市申请,体现“健康中国2030”政策下的加速审评。
三、患者用药管理:从剂量调整到生活干预
1. 常见副作用与应对策略
胃肠道反应(发生率>60%):腹泻、恶心多出现在用药初期,可通过调整饮食(低脂、少纤维)、分次服药缓解。若持续严重,需遵医嘱减量至100mg每日两次。
肝酶升高(约5%患者):治疗前及用药后每月需检测肝功能,AST/ALT>1.5倍正常值时应暂停用药。
特殊人群注意:轻度肝损伤患者慎用,中重度肝损伤及孕妇禁用;吸烟者需,因可能降低药物浓度。
2. 疗效监测与长期管理
肺功能检查:每3-6个月监测用力肺活量(FVC)和一氧化碳弥散量(DLCO)。
症状日记:记录气短程度(采用mMRC量表)、咳嗽频率,帮助医生评估进展。
合并症管理:约30%患者合并胃食管反流,需使用质子泵抑制剂;肺动脉高压患者需联用血管扩张剂。
四、前沿进展:从联合治疗到再生医学
1. 药物联用探索
与吡非尼酮联用:初步研究显示双重抗纤维化可能增强疗效,但需警惕叠加的胃肠道副作用。
抗酸药物辅助:奥美拉唑可减少尼达尼布引发的胃部不适,提高耐受性。
2. 干细胞治疗曙光
上海六院团队利用自体基底干细胞移植联合尼达尼布,在临床试验中显著改善患者肺功能,为终末期患者提供新希望。纳米载体技术增强药物靶向性的研究已进入动物实验阶段。
五、患者行动指南:关键时刻的生命抉择
何时需立即就医?
突发呼吸困难加重、血氧饱和度<90%
无法控制的腹泻或体重骤降>5%
出现黄疸、右上腹疼痛等肝损伤征兆
居家护理要点
呼吸训练:缩唇呼吸、腹式呼吸每日2次,每次10分钟
营养支持:高蛋白、高热量饮食,分6-7餐少量多餐
运动建议:平地步行、太极拳等低强度有氧运动,维持肌肉功能
心理支持资源
病友社群:“硬皮病关爱之家”提供用药经验分享
专业咨询:三甲医院呼吸科与风湿免疫科联合门诊,制定个体化方案
在希望与现实中寻找平衡
尼达尼布不是治愈肺纤维化的“神药”,但它是目前延缓疾病进展最有力的武器。对于患者而言,早期诊断、规范用药、定期随访缺一不可。随着国家对罕见病药物的政策倾斜(如浙江省将其纳入大病医保),更多患者将有机会获得长期治疗。未来,抗纤维化药物与再生医学的结合,或将改写肺纤维化的治疗格局。
