月经不调与子宫内膜增厚是困扰许多女性的健康问题,尤其在育龄期和围绝经期人群中更为常见。当这两种症状同时出现时,可能提示身体存在激素失衡或潜在的妇科疾病。本文将系统解析其背后的病理机制,并提供从诊断到治疗的全流程指导,帮助读者科学应对这一健康挑战。
一、病理机制:为何月经不调与子宫内膜增厚“形影不离”?
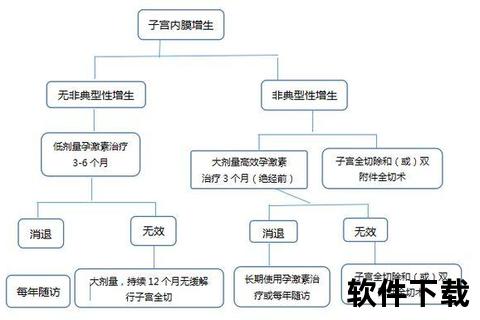
1. 雌激素与孕激素的“失衡之舞”
子宫内膜的厚度受雌激素和孕激素双重调控。生理状态下,雌激素促进内膜增殖,孕激素则抑制过度生长并诱导其转化为分泌期。当排卵障碍(如多囊卵巢综合征)或黄体功能不足时,孕激素分泌减少,导致子宫内膜在单一雌激素刺激下持续增厚,出现月经周期紊乱。
2. 炎症与增生的恶性循环
慢性子宫内膜炎或反复感染会破坏内膜微环境,引发异常修复反应。炎性因子刺激下,内膜细胞增殖加速,同时干扰正常脱落过程,表现为月经淋漓不净、经期延长。
3. 代谢异常的“推波助澜”
肥胖、糖尿病等代谢性疾病通过脂肪组织中的芳香化酶将雄激素转化为雌激素,形成“高雌激素-低孕激素”状态,进一步加剧内膜异常增生。
二、症状识别:这些信号需警惕
1. 典型临床表现
月经异常:周期缩短或延长(<21天或>35天)、经量增多(每小时浸透一片卫生巾)、非经期点滴出血。
伴随症状:下腹坠胀、腰骶酸痛、后出血(提示合并宫颈或子宫病变)。
2. 特殊人群差异
青春期女性:初潮后3年内月经不调多为生理性,但若持续出血超过10天或血红蛋白<110g/L需警惕病理性增厚。
围绝经期女性:突然出现的月经紊乱需优先排除子宫内膜癌前病变。
孕妇:妊娠早期超声发现内膜增厚可能与流产或异位妊娠相关,需结合HC平综合判断。
三、诊断流程:层层递进的科学排查
1. 初步筛查
经超声:月经干净后3-5天检查,内膜厚度≥15mm(育龄期)或≥5mm(绝经后)提示异常。
激素六项检测:重点关注卵泡刺激素(FSH)、黄体生成素(LH)比值,多囊卵巢患者LH/FSH常≥2。
2. 精准诊断
宫腔镜+活检:直视下观察内膜形态并取样,可鉴别息肉、增生及癌变。
分子标志物检测:PTEN、PAX2等基因表达异常提示癌变风险升高。
四、治疗策略:个性化方案制定
1. 药物治疗
孕激素周期疗法:地屈孕酮10mg/日(月经第11-25天),连用3-6周期,适用于单纯性增生。
曼月乐环(LNG-IUD):局部释放左炔诺孕酮,尤其适合需要避孕或复发患者。
2. 手术治疗
宫腔镜电切术:针对内膜息肉或局灶性增生,保留生育功能。
子宫内膜消融术:适用于无生育需求且药物治疗无效者。
3. 代谢调控
体重管理:BMI≥24者减重5%-10%可显著改善激素水平。
二甲双胍辅助:胰岛素抵抗患者每日500-1500mg,调节糖脂代谢。
五、预防与日常管理
1. 高危人群筛查
建议以下人群每年进行妇科超声检查:
初潮早(<12岁)或绝经晚(>55岁)
长期无排卵史(如多囊卵巢综合征)
乳腺癌术后接受他莫昔芬治疗
2. 家庭应急处理
突发大量出血时:
① 记录出血量(卫生巾使用数量)
② 平卧并抬高下肢
③ 口服云南白药胶囊(0.5g/次)
④ 2小时内未缓解立即就医
3. 生活方式干预
饮食调整:增加十字花科蔬菜(西兰花、卷心菜)摄入,其含有的吲哚-3-甲醇可调节雌激素代谢。
运动处方:每周5次30分钟中等强度运动(心率达120次/分),如快走、游泳。
六、特殊注意事项
1. 备孕女性:建议内膜厚度控制在8-12mm,过度增厚(>15mm)可能影响胚胎着床。
2. 绝经后女性:任何出血均属异常,需在48小时内就诊,必要时行诊断性刮宫。
3. 青少年患者:慎用激素类药物,优先采用中药周期疗法调整月经。
月经不调伴子宫内膜增厚既是身体发出的预警信号,也是可防可治的妇科常见问题。通过早期识别症状、规范诊疗和长期管理,绝大多数患者可获得良好预后。建议女性朋友建立规律妇科检查习惯,将疾病防控端口前移,守护生殖健康防线。
