维生素是人体维持生命活动不可或缺的微量营养素,它们的代谢过程如同精密的齿轮系统,调控着骨骼健康、免疫应答、能量转化等核心生理功能。全球超过10亿人面临维生素D不足,30%的成年人存在维生素C摄入不达标,这些数字背后隐藏着从骨质疏松到慢性炎症的潜在健康威胁。本文将揭示维生素如何在体内完成复杂转化,以及失衡状态下如何引发全身性健康危机。
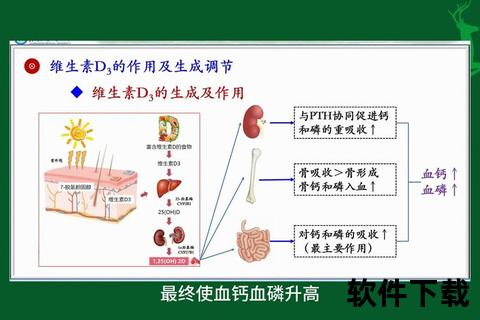
维生素代谢的核心在于活性转化与动态平衡。以维生素D为例,皮肤中的7-脱氢胆固醇在紫外线B(UVB)作用下转化为维生素D3前体,随后在肝脏经25-羟化酶催化为25OHD(贮存形式),最终在肾脏通过1α-羟化酶生成具有生物活性的1,25(OH)₂D3(D激素)。这种级联反应受甲状旁腺激素(PTH)和血钙浓度精密调控:当血钙降低时,PTH刺激肾脏1α-羟化酶活性,促进活性维生素D生成以增加肠道钙吸收。
水溶性维生素的代谢路径则体现快速利用与排泄平衡。维生素B12在胃酸和胰酶作用下与内因子结合,经回肠特异性受体吸收,其甲基化产物参与同型半胱氨酸代谢,缺乏时会导致巨幼细胞性贫血和神经系统损伤。维生素C作为强还原剂,在肠道通过钠依赖性载体主动吸收,过量部分通过尿液排出,但持续高剂量(>2000mg/d)可能引发渗透性腹泻。
关键代谢酶的多态性显著影响个体差异。例如,CYP2R1基因变异导致25-羟化酶活性下降,使维生素D缺乏风险增加3倍;而GSTT1基因缺失型个体对维生素C的抗氧化效应更敏感。
骨骼系统是维生素D缺乏的"预警器"。儿童期25OHD<20ng/ml时,骨骺端矿化障碍引发肋骨串珠、方颅等佝偻病特征;成人长期缺乏则导致骨软化症,表现为弥漫性骨痛、假性骨折线。维生素C缺乏破坏胶原交联,6-12个月后出现牙龈出血、关节积血,严重时发生坏血病特有的毛囊角化性出血。
在免疫调控层面,1,25(OH)₂D3通过结合树突细胞VDR受体,抑制促炎因子IL-6、TNF-α分泌,同时增强抗菌肽cathelicidin表达。临床数据显示,血清25OHD>30ng/ml的流感患者症状持续时间缩短40%。维生素C则通过维持T细胞受体信号完整性,促进干扰素分泌,缺乏时带状疱疹复发风险增加2.5倍。
慢性病关联性研究揭示:维生素D缺乏(<20ng/ml)使2型糖尿病风险增加50%,可能与其抑制β细胞凋亡、改善胰岛素抵抗相关;而维生素C血浆浓度每升高20μmol/L,心血管死亡率下降9%,机制涉及低密度脂蛋白氧化抑制和内皮功能改善。
检测先行原则:血清25OHD应作为常规筛查指标,30-50ng/ml为理想范围;维生素C血浆浓度>23μmol/L可预防坏血病,但最佳功能状态需维持50μmol/L以上。特殊人群需特别注意:孕妇维生素D需求增加至600IU/d,脐血25OHD<11ng/ml时胎儿佝偻病风险激增;老年人因皮肤合成能力下降和肾功减退,活性维生素D3(骨化三醇)补充更具优势。
阶梯式补充方案:
需警惕毒性阈值:维生素D连续补充>60000IU/d可能引发高钙血症,表现为多尿、恶心甚至血管钙化;维生素C>2000mg/d增加肾结石风险,尤其草酸代谢异常者。
建立"三位一体"防护网:
1. 膳食金字塔:每周2次深海鱼(三文鱼200g含1000IU维生素D)、每日300g酸奶+鸡蛋黄(提供5μg维生素D)、绿叶蔬菜与彩椒组合保障维生素C
2. 风险自评工具:使用SCARED问卷(皮肤色素、防晒使用、年龄等参数)评估维生素D缺乏概率;牙龈自发出血+关节痛提示维生素C缺乏
3. 智能监测:可穿戴设备追踪日晒时间,当周累计<1小时触发补充提醒;尿液试纸检测维生素C饱和度(>10mg/dL提示过量)
医疗机构应建立维生素代谢门诊,整合营养科、内分泌科和分子诊断技术,对顽固性缺乏者开展CYP27B1基因检测和肠道吸收功能评估。公共卫生层面需推进面粉强化维生素D(200IU/100g)和学校水果加餐计划。
维生素代谢网络如同人体健康的"隐形指挥家",其精细调控需要个体化策略与系统化防控的结合。当发现持续疲劳伴骨痛、伤口愈合延迟超过3周或反复呼吸道感染,应立即检测维生素谱。记住:营养素补充是"修补漏洞"而非"重建地基",均衡饮食始终是维持代谢平衡的第一道防线。