术后感染是影响患者康复的重要因素之一,而合理使用消炎药物是预防感染、减轻疼痛、促进伤口愈合的关键。许多人对“消炎药”存在误解,甚至将其与抗生素混为一谈。本文从科学角度解析术后消炎药的种类、作用机制及合理选择策略,帮助患者及家属正确应对术后恢复期的用药需求。
一、术后消炎的常见药物类型
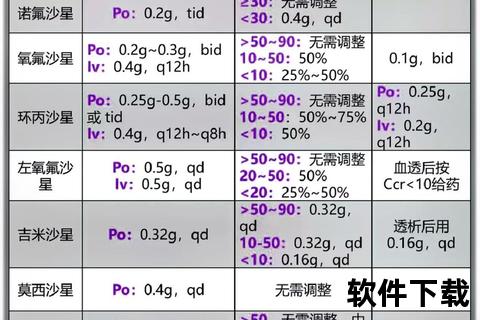
术后消炎药物主要分为两大类:抗炎镇痛药和抗菌药物(抗生素),需根据术后感染风险、疼痛程度及患者个体差异进行选择。
1. 抗炎镇痛药:缓解疼痛与炎症反应
这类药物通过抑制炎症反应缓解疼痛,但不直接杀菌,适用于无明确细菌感染时的疼痛管理。
非甾体抗炎药(NSAIDs):如布洛芬、双氯芬酸钠、塞来昔布等。
作用机制:通过抑制环氧合酶(COX)活性,减少前列腺素合成,从而减轻疼痛和炎症反应。
适用场景:轻中度术后疼痛,如痔疮术后、关节置换术后等。
优势:无类药物成瘾风险,但需警惕胃肠道溃疡、心血管风险。
对乙酰氨基酚:
特点:镇痛作用强,但抗炎效果弱,适用于合并发热或对NSAIDs不耐受的患者。
2. 抗菌药物(抗生素):预防与治疗细菌感染

当术后存在感染风险或已发生感染时,需使用抗生素。常见类型包括:
头孢菌素类(如头孢呋辛、头孢曲松):广谱抗菌,适用于清洁手术或中低风险感染预防。
青霉素类(如阿莫西林):针对革兰阳性菌,常用于皮肤软组织术后感染。
喹诺酮类(如左氧氟沙星):适用于泌尿系统或肠道手术后的感染控制。
硝基咪唑类(如甲硝唑):针对厌氧菌感染,多用于妇科或胃肠道手术。
二、如何选择术后消炎药?
1. 评估感染风险与手术类型
清洁手术(如甲状腺切除、乳腺肿块切除):通常无需预防性使用抗生素,以NSAIDs控制疼痛为主。
污染手术(如肠道、开放性骨折):需覆盖革兰阴性菌和厌氧菌,联合使用头孢菌素+甲硝唑。
高风险患者(糖尿病、免疫力低下):延长抗生素疗程至术后24-48小时,并监测感染指标。
2. 疼痛管理的阶梯化用药
轻度疼痛:首选对乙酰氨基酚或低剂量NSAIDs。
中重度疼痛:采用“多模式镇痛”方案,如NSAIDs联合局部神经阻滞,减少类药物依赖。
3. 特殊人群的个体化调整
儿童:避免使用喹诺酮类(影响软骨发育),首选头孢克肟或阿奇霉素。
孕妇:禁用NSAIDs(增加流产风险),可选用阿莫西林或对乙酰氨基酚。
老年人:优先选择对胃肠道刺激小的COX-2抑制剂(如塞来昔布),并监测肾功能。
三、术后消炎药的使用误区与风险
1. 混淆“消炎药”与抗生素
关键区别:抗炎药(如NSAIDs)仅控制炎症反应,而抗生素直接杀灭细菌。
错误案例:自行服用头孢治疗术后非感染性肿胀,可能导致肠道菌群紊乱。
2. 过度依赖抗生素
WHO明确指出:抗生素仅需在术前至术中预防性使用,术后无感染证据时无需继续。
滥用后果:增加耐药菌风险,如耐甲氧西林金黄色葡萄球菌(MRSA)。
3. 忽视药物相互作用
NSAIDs与抗凝药(如华法林)联用,可能增加出血风险。
糖皮质激素(如地塞米松)与非甾体抗炎药联用,加重胃黏膜损伤。
四、术后用药的实用建议
1. 严格遵医嘱:不自行调整剂量或疗程,尤其是抗生素的停药时机需由医生评估。
2. 观察不良反应:如服用NSAIDs后出现黑便、呕血,或抗生素使用后皮疹、腹泻,需立即就医。
3. 辅助措施:
保持伤口清洁,避免沾水或摩擦。
均衡饮食(高蛋白、维生素C)促进愈合,避免辛辣刺激食物加重炎症。
4. 预防性措施:
糖尿病患者术前控制血糖至<10 mmol/L,降低感染风险。
吸烟者术前至少2周,改善组织修复能力。
五、总结
术后消炎药的选择需兼顾“控制感染”与“减轻炎症”,同时避免药物滥用带来的风险。患者应充分与医生沟通自身健康状况(如过敏史、慢性病),并在用药期间密切观察反应。科学的用药策略不仅能加速康复,更能为长期健康保驾护航。
参考资料:世界卫生组织术后感染防控指南、中国加速康复外科专家共识、美国感染病学会耐药菌治疗指引。

