甲状腺功能亢进症(简称甲亢)是一种因甲状腺激素分泌过多引发的全身代谢亢进性疾病,表现为心悸、手抖、体重下降等症状。据统计,我国甲亢患病率约为0.89%,其中80%由Graves病引起。对于患者而言,科学用药不仅能缓解症状,更是避免并发症的关键。本文将系统解析甲亢药物的作用机制与临床选择策略,并提供实用建议。
一、甲亢药物治疗的核心机制
甲亢药物的核心目标是抑制过量甲状腺激素的合成或阻断其生理效应。目前主流药物分为两大类:
1. 抗甲状腺药物(ATD)
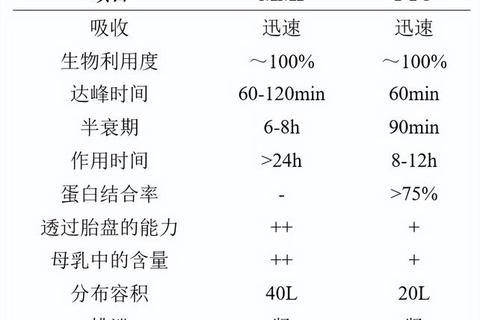
以硫脲类药物为主,包括甲巯咪唑(MMI)和丙硫氧嘧啶(PTU)。

作用机制:通过抑制甲状腺过氧化物酶活性,阻断甲状腺激素的碘化与合成[[20][21]]。PTU还能抑制外周组织中的T4向T3转化,更适合危重症患者[[8][23]]。
代谢特点:甲巯咪唑半衰期长(4-6小时),可每日单次服用;PTU需每日3次给药。
2. β受体阻滞剂
以普萘洛尔、美托洛尔为代表,通过阻断交感神经兴奋性,快速缓解心悸、手颤等症状[[8][23]]。这类药物不降低甲状腺激素水平,但可减少心脏负荷,常用于辅助治疗。
二、临床药物选择的三大原则
1. 基础用药:甲巯咪唑 vs 丙硫氧嘧啶
首选甲巯咪唑:适用于大多数甲亢患者,尤其是轻中度病例。其肝毒性风险较低,且疗效稳定[[57][8]]。
PTU的特殊场景:妊娠早期(前3个月)、甲亢危象或对甲巯咪唑过敏者优先选择PTU,因其胎盘透过率较低[[8][44]]。
2. 剂量调整策略
起始阶段:甲巯咪唑每日20-40mg,PTU每日300-450mg,分次服用。症状缓解后逐步减量至维持剂量(如甲巯咪唑每日2.5-10mg)。
停药指征:需满足三项条件:治疗18-24个月、TRAb抗体转阴、小剂量维持期间甲状腺功能稳定。
3. 警惕药物副作用
粒细胞缺乏症:发生率约0.1%-0.3%,多出现在用药前3个月。若白细胞计数<3×10⁹/L需立即停药[[8][23]]。
肝损伤:PTU可能引发暴发性肝坏死,建议用药期间每月监测肝功能[[57][8]]。
三、特殊人群的用药考量
1. 孕妇与哺乳期女性
妊娠早期首选PTU,中晚期可换用甲巯咪唑[[8][44]]。
哺乳期用药需权衡利弊,甲巯咪唑在乳汁中浓度较低,但建议服药后间隔3-4小时哺乳。
2. 儿童患者
甲巯咪唑按体重给药(0.3-0.5mg/kg/d),需密切监测生长激素水平。
3. 老年及合并症患者
合并心脏病者慎用β受体阻滞剂,哮喘患者禁用普萘洛尔[[8][23]]。
四、治疗中的监测与管理
1. 定期检测项目
甲状腺功能(TSH、FT3、FT4):每4-6周复查一次,直至指标稳定[[56][44]]。
TRAb抗体水平:用于评估停药后复发风险。
2. 应急处理建议
甲亢危象识别:若出现高热(>39℃)、心率>140次/分、意识模糊,需立即就医。此时需静脉注射PTU和大剂量碘剂[[8][63]]。
五、患者日常管理指南
1. 饮食控制:限制海带、紫菜等高碘食物,避免使用含碘药物(如胺碘酮)[[51][57]]。
2. 生活方式:(吸烟加重突眼风险)、保持情绪稳定。
3. 复诊提醒:即使症状消失,仍需按医嘱定期复查,防止亚临床甲亢进展。
通过规范用药和科学管理,90%以上的甲亢患者可获得长期缓解。若出现药物不良反应或症状反复,请及时与内分泌专科医生沟通,切勿自行调整治疗方案。

