发热是幼儿成长过程中最常见的症状之一,也是家长最易陷入焦虑的健康问题。当孩子额头滚烫、脸颊泛红时,如何科学判断病情?哪些退热方式既安全又有效?本文将结合儿科医学指南与临床实践,解析发热护理的核心要点与常见误区,帮助家长在守护孩子健康时做到心中有数、手中有策。
1. 体温的科学解读
正常体温因测量部位而异:腋温34.7-37.3℃、耳温35.8-38℃、肛温36.6-38℃均为正常范围。当体温超过38℃(腋温)时视为发热,但需结合孩子精神状态综合判断。例如:
2. 特殊症状警示
出现以下情况需立即送医:抽搐、持续呕吐、皮肤瘀斑、囟门凹陷或呼吸频率异常(如1岁以下呼吸≥60次/分钟)。
1. 精准监测体温
2. 科学药物干预
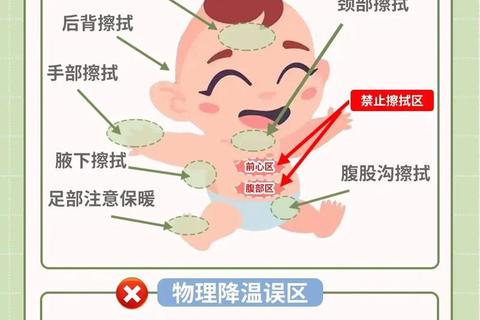
3. 物理降温的黄金操作
1. 危险操作黑名单
2. 物理降温禁忌症
1. 新生儿(<3月龄)
任何发热均需立即就医,禁止自行用药。护理时以松解包被、监测呼吸为主。
2. 免疫缺陷儿童
发热可能迅速进展为重症,建议备有医院紧急联系卡,并记录每日体温曲线。
3. 高热惊厥史患儿
体温达38℃即启动退热措施,可同步进行药物与物理降温。
1. 立即就医信号:超高热(>41℃)、持续惊厥超过5分钟、意识模糊。
2. 24小时内就诊指征:发热>3天不退、伴随皮疹或关节肿胀。
3. 线上咨询适用情况:低热且精神良好,可通过互联网医院获取用药指导。
1. 家庭药箱必备:电子体温计、对乙酰氨基酚栓剂、医用冰袋、口服补液盐。
2. 紧急联系卡制作:记录孩子过敏史、基础疾病及主治医生电话。
3. 症状日记模板:每小时记录体温、饮水量、精神状态及异常表现,就医时提供完整数据链。
发热是机体对抗疾病的自然反应,科学护理的核心在于“观察优于干预,舒适先于降温”。掌握这些原则,既能避免过度医疗带来的风险,也能在关键时刻为孩子筑起健康防线。