在医疗技术不断进步的今天,器官移植为终末期疾病患者带来了新生希望。移植手术的成功仅仅是第一步,术后用药管理才是决定长期生存质量的关键环节。约40%的移植受者曾因用药不当导致并发症,这不仅影响移植器官功能,还可能危及生命。本文将深入解析移植后药物管理的核心要点,帮助患者构建科学用药的“防护网”。
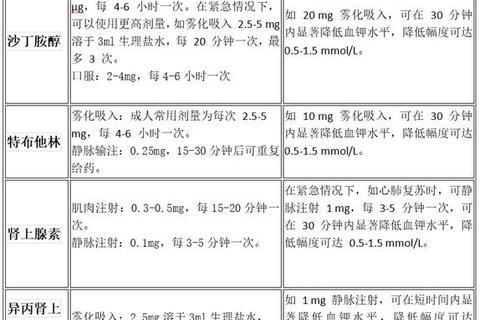
移植后药物剂量的精细调控如同走钢丝,既需要抑制免疫系统防止排异反应,又要避免过度抑制导致感染风险。临床常用的免疫抑制剂如他克莫司、环孢素等,其血药浓度波动1ng/ml就可能引发严重并发症。
1. 个体化剂量制定原则
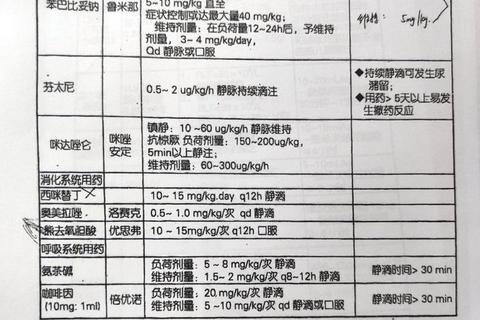
患者体重、肝肾功能及基因型是基础计算参数。例如CYP3A5基因突变者代谢他克莫司能力下降,需减少30%-50%剂量。术后早期因胃肠道功能未恢复,口服药物生物利用度可能下降20%-40%,需静脉给药过渡。
2. 动态监测指标
3. 常见调整场景
移植患者平均每日服用6-8种药物,药物相互作用发生率高达78%。2018年某移植中心数据显示,23%的急性排异反应源于药物相互作用。
1. 危险组合警示
| 免疫抑制剂 | 相互作用药物 | 风险等级 | 应对措施 |
|--|--|-|-|
| 他克莫司 | 红霉素 | ★★★★ | 浓度监测+剂量减半 |
| 环孢素 | 圣约翰草提取物 | ★★★★ | 绝对禁止联用 |
| 吗替麦考酚酯 | 含铝/镁抗酸剂 | ★★★ | 间隔2小时服用 |
2. 食物禁忌清单
3. 特殊场景管理
1. 智能用药系统建议:
2. 症状预警体系:
3. 特殊人群注意:
当出现以下情形时,请立即启动应急方案:
1. 漏服处理:发现漏服在4小时内可补服,超过时间需联系医生
2. 呕吐处理:服药后30分钟内呕吐需补服全量,1小时后呕吐无需补服
3. 感染暴露:接触水痘患者后72小时内注射特异性免疫球蛋白
建议每位患者建立包含以下信息的急救卡:
[姓名] [血型] [移植日期]
[主治医生] [紧急联系人]
[当前用药清单] [过敏史]
移植后的药物管理是场需要医患协同的持久战。通过建立个体化用药方案、警惕药物相互作用、培养规范用药习惯,患者完全能够实现移植器官的长期存活。记住,每次规范服药都是在为生命投资,科学管理必将收获健康回报。