慢性肠炎如同一场无声的“肠道风暴”,患者常被反复发作的腹痛、腹泻困扰,甚至因长期吸收不良出现面色苍白、四肢无力等全身症状。这种疾病并非简单的“吃坏肚子”,其背后可能隐藏着感染、免疫失衡、菌群紊乱等多重因素,需要科学系统的治疗策略才能真正实现症状缓解与肠道功能恢复的双重目标。
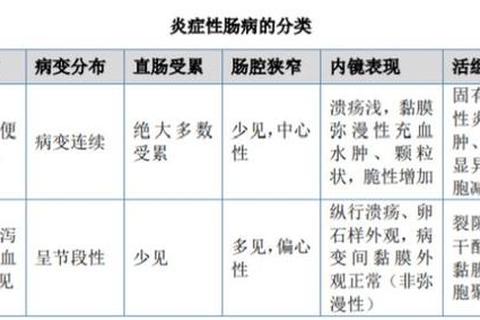
慢性肠炎的典型症状包括阵发性腹痛(尤其在受凉或饮食不当后加重)、排便异常(每日数次至十几次不等,黏液便或稀水便为主)以及全身消耗性表现(如体重下降、贫血)。值得注意的是,感染性肠炎与非感染性肠炎在症状细节上存在差异:前者可能伴随发热、脓血便,后者则以胀气、排便不畅为特征。
病因方面,除常见的细菌感染、饮食刺激外,肠道菌群失调与免疫屏障损伤是两大核心机制。当肠道内致病菌占据优势,或肠道黏膜因炎症反复受损时,便会形成“炎症-损伤-吸收障碍”的恶性循环。
针对细菌或寄生虫感染,首选肠道不吸收抗生素(如庆大霉素、黄连素),这类药物可在肠腔局部杀菌,减少全身副作用。若合并厌氧菌感染,需联用甲硝唑(孕妇禁用)。治疗后期需补充益生菌(如双歧杆菌)重建菌群平衡,防止继发性腹泻。
此类患者禁用抗生素,治疗重点在于:
急性期采用低渣流质饮食(如米汤、藕粉),缓解期逐步引入低纤维、高蛋白食物(蒸鱼、豆腐)。严格避免辛辣、乳制品、高糖食物及生冷海鲜,这些食物可能刺激黏膜或加剧菌群紊乱。
通过肠道菌群检测识别优势致病菌,针对性使用噬菌体或特定抗生素,再植入功能性菌株(如产丁酸菌),比传统广谱益生菌更精准。
尽管多数患者可通过家庭管理控制症状,但出现持续高热、血便、体重骤降>5%或口服补液无效时,需立即就医排除溃疡性结肠炎、克罗恩病等严重病变。定期结肠镜检查(建议每1-2年一次)有助于早期发现癌变倾向。
建立饮食日记记录食物与症状的关联,避免诱发因素。每日进行腹部按摩(顺时针轻揉10分钟)可改善肠道蠕动。对于压力相关性肠炎,认知行为疗法配合深呼吸训练能降低复发率。
慢性肠炎的治疗是一场需要耐心与科学策略的“肠道保卫战”。通过精准用药、功能修复与长期管理三重防线,患者不仅能缓解症状,更能重建健康的肠道微生态,真正打破炎症反复的恶性循环。