溃疡性结肠炎(UC)是一种以反复腹痛、腹泻、黏液脓血便为特征的慢性肠道炎症性疾病,其病因复杂,传统药物常面临疗效不足或副作用大的困境。近年来,随着分子机制研究的深入,靶向药物治疗逐渐成为对抗UC的“精准武器”。本文将从疾病机制、治疗策略及患者日常管理多角度展开解析。
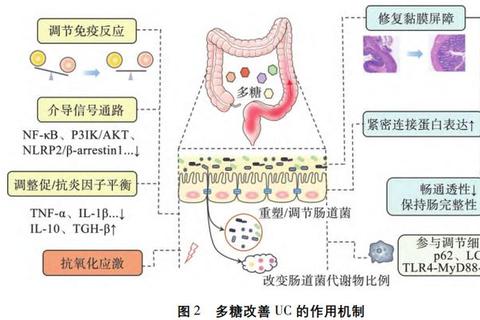
UC的核心发病机制涉及肠道免疫系统的异常激活。当遗传、肠道菌群紊乱等因素打破免疫平衡时,促炎细胞因子(如TNF-α、IL-12/IL-23)过度分泌,导致肠道黏膜持续损伤。传统药物如糖皮质激素虽能抑制炎症,但长期使用可能引发感染、骨质疏松等风险。
靶向治疗的三大策略:
1. 阻断炎症信号通路:
2. 精准拦截免疫细胞迁移:
3. 调节氧化应激与屏障修复:
适用人群与疗效对比:
| 药物类型 | 优势人群 | 疗效特点 |
|--|||
| 抗TNF-α药物 | 中重度活动期患者 | 起效快,降低手术风险 |
| 抗整合素抗体 | 老年或免疫力低下患者 | 肠道靶向性强,全身副作用少 |
| IL-23抑制剂 | 难治性患者 | 长期维持缓解,安全性较高 |
特殊人群注意事项:
居家应急处理:
何时需要就医:
1. 每日血便超过6次,伴发热或心率加快。
2. 传统药物(如美沙拉嗪)治疗4周无效。
3. 出现关节痛、皮疹等肠外症状,提示疾病进展。
长期管理建议:
目前,UC的靶向治疗已从单一抗炎转向多机制联合干预。例如,纳米载药系统可实现药物结肠定向释放,减少全身暴露;基因检测技术帮助筛选对特定靶向药敏感的患者,避免无效治疗。人工智能辅助的用药预测模型正在临床试验中,未来有望实现“一人一策”的精准治疗。
溃疡性结肠炎的靶向治疗为患者提供了更安全有效的选择,但药物选择需权衡疗效与风险。患者应积极配合医生制定个体化方案,同时通过健康管理减少复发诱因。随着科学研究的突破,UC从“不治之症”转变为可控慢性病的目标正逐步实现。