痛风,一种因尿酸代谢失衡引发的“沉默杀手”,常在午夜以关节剧痛惊醒患者,其发病率在过去30年增长超42%,全球患者逾4100万。面对这一疾病,单一药物往往难以实现长期控制,联合用药与中西协同治疗逐渐成为关键突破口。本文将从病理机制、用药策略、科学监测及生活管理多维度,为患者提供实用解决方案。
一、痛风的病理机制与治疗挑战
痛风的核心是尿酸盐结晶在关节及软组织的沉积,触发剧烈炎症反应。血尿酸水平持续>420μmol/L(7mg/dL)时,结晶风险骤增。其发展分为三个阶段:
1. 急性期:关节红肿热痛,48小时内达疼痛峰值,常累及大脚趾、踝关节。
2. 间歇期:症状缓解但尿酸仍高,易反复发作。
3. 慢性期:痛风石形成,可致关节畸形及肾损伤。
治疗难点在于:
急性期需快速抗炎,但过早降尿酸可能加重症状;
慢性期需长期控制尿酸,但药物副作用(如肝损伤、胃肠反应)限制使用。
二、联合用药的优化策略
联合用药通过多靶点干预,兼顾疗效与安全性,具体策略如下:
1. 急性期:快速抗炎镇痛
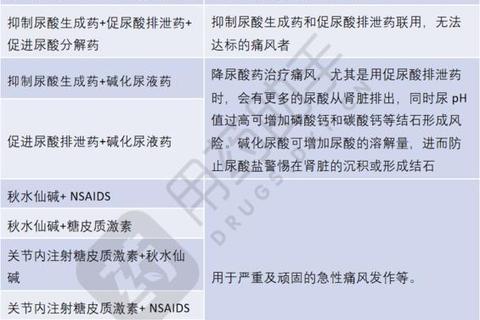
方案1:秋水仙碱+非甾体抗炎药(NSAIDs)
秋水仙碱抑制白细胞趋化,NSAIDs(如依托考昔、双氯芬酸钠)阻断前列腺素合成,两者联用可缩短50%疼痛缓解时间。需注意:NSAIDs可能诱发消化道出血,建议餐后服用,消化性溃疡患者禁用。
方案2:激素短期冲击
严重发作时,泼尼松(20-30mg/日)口服或关节腔注射可快速缓解炎症,但需警惕血糖升高、骨质疏松等副作用。
2. 慢性期:降尿酸与保护靶器官
方案1:非布司他+苯溴马隆
非布司他抑制尿酸生成,苯溴马隆促进排泄,二者联用可使血尿酸达标率提升至85%。适用于尿酸排泄障碍型患者,但需监测肝功能,肾结石患者慎用。
方案2:别嘌醇+丙磺舒
别嘌醇减少尿酸生成,丙磺舒增强排泄,尤其适合尿酸生成过多合并排泄减少者。需注意:别嘌醇可能引发超敏反应,亚裔人群建议检测HLA-B5801基因。
3. 并发症患者的个体化方案
高血压合并痛风:氯沙坦(降压+促尿酸排泄)+非布司他,避免噻嗪类利尿剂升高尿酸。
慢性肾病:非布司他优先于苯溴马隆,并联合碳酸氢钠碱化尿液(pH 6.2-6.9)。
三、中西药协同:1+1>2的突破
中药通过多成分、多通路调节体质,减少西药用量及复发风险。
1. 急性期:西药控症+中药抗炎
依托考昔+痛风定胶囊:依托考昔快速止痛,痛风定胶囊(含黄柏、赤芍)清热利湿,降低CRP和IL-6水平,减少复发。
激素+四妙丸:激素缓解症状后,四妙丸(苍术、牛膝)调理湿热体质,减轻激素撤药反跳。
2. 慢性期:西药降酸+中药固本
非布司他+参苓白术丸:参苓白术丸健脾祛湿,改善代谢紊乱,逆转胰岛素抵抗,协同降低尿酸。
苯溴马隆+青鹏软膏:苯溴马隆降尿酸,青鹏软膏(藏药)外敷消肿止痛,减少口服药剂量。
3. 特殊人群的温和方案
老年体弱者:小剂量别嘌醇+瘀血痹颗粒(活血通络),避免肝肾损伤。
孕妇/哺乳期:禁用苯溴马隆、秋水仙碱,可短期外用青鹏软膏,内服二妙丸(需医师指导)。
四、治疗优化与长期管理
1. 用药时机与剂量调整
急性期:发作24小时内用药效果最佳,72小时后药物疗效下降30%。
降尿酸时机:急性症状缓解2周后启动,初始剂量减半,逐步递增。
2. 监测指标
血尿酸:目标<360μmol/L(有痛风石者<300μmol/L),每3个月复查。
肝肾功能:非布司他治疗初期每月检测ALT、Cr。
3. 生活方式干预
饮食:每日嘌呤摄入<200mg,避免动物内脏、酒精;鼓励低脂乳制品、咖啡。
饮水:每日2-3L,可饮用柠檬水(含枸橼酸钾)碱化尿液。
运动:每周5次中低强度运动(如游泳、太极),避免剧烈运动诱发发作。
五、患者行动指南
1. 紧急处理:突发关节痛时,立即冰敷(每次≤20分钟),抬高患肢,并服用依托考昔或秋水仙碱。
2. 就医信号:疼痛持续>48小时、发热、多关节受累或既往肾病者,需急诊处理。
3. 长期随访:建立用药日记,记录发作诱因、药物反应,定期与医生沟通调整方案。
痛风治疗需“三分药,七分管”,通过科学联用药物、中西协同及严格生活管理,患者可有效控制病情,重获无痛生活。
参考文献:本文综合国内外最新指南及临床研究,具体药物使用请遵医嘱。
