当新生儿听力筛查结果显示“单耳未通过”时,许多家长会陷入焦虑。作为孩子听力的第一道防线,家长既需要了解潜在风险,也要避免过度恐慌。本文将从影响因素、诊断流程、干预措施及家庭护理四大维度展开,为家长提供科学指导。

一、单耳未通过的可能因素
新生儿听力筛查单耳未通过的常见原因可分为暂时性干扰因素和永久性听力损失两大类。
1. 暂时性干扰因素(占比约50%-80%)
外耳/中耳因素:耳道残留羊水、胎脂或分泌物(常见于剖宫产新生儿);中耳积液、感染(如急性中耳炎)。
检测环境干扰:筛查时环境噪音、新生儿哭闹或身体活动。
发育延迟:早产儿或低体重儿的中耳、听神经发育未成熟,可能随年龄增长改善。
2. 永久性听力损失(占比约10%-20%)
耳蜗发育异常:如耳蜗未发育、蜗神经管狭窄、内听道畸形(占单侧听力损失的50%以上)。
神经性耳聋:蜗后听觉通路病变或听神经发育不良。
遗传或感染因素:先天性巨细胞病毒感染、耳聋基因携带(如GJB2基因突变)。
注意:初次筛查未通过的新生儿中,约80%在42天复筛时通过,家长无需过度紧张,但需按时复查。
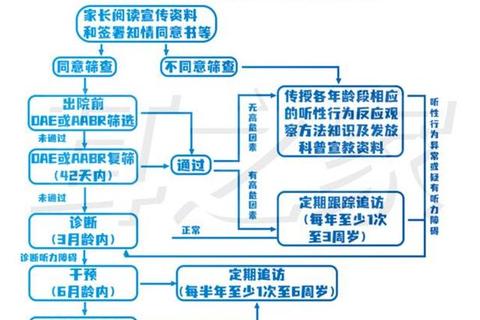
二、诊断流程:从筛查到确诊的三步走
若单耳未通过初筛,需遵循以下诊断路径:
1. 42天内复筛
检查项目:耳声发射(OAE)联合自动听性脑干反应(AABR)测试,降低假阳性率。
家庭观察:记录宝宝对声音的反应(如突然声响时的惊跳反射、睡眠中被唤醒等)。
2. 3月龄听力学诊断
全面评估:包括声导抗测试(评估中耳功能)、ABR(客观听力阈值测定)、ASSR(多频稳态反应测试)。
分型判断:明确是传导性耳聋(中耳问题)或感音神经性耳聋(内耳或神经损伤)。
3. 6月龄影像学检查
低剂量CT/MRI:排查内耳结构畸形(如Mondini畸形、前庭导水管扩大)。
基因检测:针对有家族史或不明原因听力损失,筛查常见耳聋基因。
三、干预对策:早发现,早干预
单侧听力损失的干预需根据病因和程度制定个性化方案:
1. 传导性耳聋(可逆性干预)
中耳积液:观察3-6个月,必要时行鼓膜置管术。
外耳道阻塞:由医生清理胎脂或分泌物,避免自行操作。
2. 感音神经性耳聋(长期管理)
耳蜗发育正常:
助听器:适用于轻-重度听力损失,需在6月龄前验配。
人工耳蜗:极重度听力损失且耳蜗结构正常者,建议1岁前植入。
耳蜗畸形或神经异常:
骨导助听器:通过颅骨振动将声音传至健侧耳,改善嘈杂环境下的听声能力。
禁忌证:蜗神经严重发育不良者,人工耳蜗效果有限,需结合言语康复训练。
3. 特殊群体注意事项
早产儿:需延长观察期至矫正月龄6个月,避免过早干预。
合并综合征:如Waardenburg综合征(伴虹膜异色),需多学科联合诊疗。
四、家庭护理与长期管理
1. 日常观察要点
0-3月龄:对突然声响(如拍手)有惊跳反射;睡眠中被声音唤醒。
4-8月龄:转向声源方向;发出“咕咕”声回应。
9-12月龄:理解简单指令(如“再见”);模仿发音。
2. 环境与行为管理
避免噪音暴露:远离鞭炮声、高音量电子设备,减少健侧耳负担。
慎用耳毒性药物:如庆大霉素、阿司匹林,需在医生指导下使用。
3. 心理与社会支持
家长互助社群:加入听障儿童家庭支持组织,分享康复经验。
定期评估:每3-6个月复查听力,调整干预方案。
五、何时需紧急就医?
出现以下情况需立即就诊:
单侧耳流脓、红肿(提示急性感染);
健侧耳突发听力下降(警惕听神经瘤等继发病变);
语言发育明显落后(如12月龄无意义发音)。
单侧听力损失并非“绝境”,但需家长与医生紧密配合。科学干预可使多数患儿语言发育接近正常儿童,甚至在嘈杂环境下通过辅助设备实现有效沟通。记住:3月龄诊断、6月龄干预是黄金时间窗,早一步行动,为孩子赢得更清晰的未来。

