“医生,这个药会影响宝宝吗?”这是许多孕妇在诊室最常问的问题。据统计,约80%的孕妇在妊娠期曾因感冒、过敏或慢性病服用药物,而其中近半数因担心胎儿健康擅自停药或减量,导致病情恶化。孕期用药的复杂性在于,药物可能通过胎盘影响胎儿发育,但疾病本身若不控制也会威胁母婴安全。如何在风险与获益间找到平衡?本文将结合国际权威指南与临床实践,解析孕期用药的科学选择策略。
1. 明确用药指征
仅在疾病对母体或胎儿的危害大于药物潜在风险时用药。例如,妊娠期高血压若不控制可能引发子痫,此时合理使用B级降压药(如拉贝洛尔)的获益显著高于风险。
2. 分级优先原则
美国FDA将孕期药物安全性分为A/B/C/D/X五级(表1)。优先选择A/B级药物,如叶酸(A级)和头孢类抗生素(B级)。C级药物需严格评估,D/X级仅在无替代方案且危及生命时使用。
3. 时间窗管理
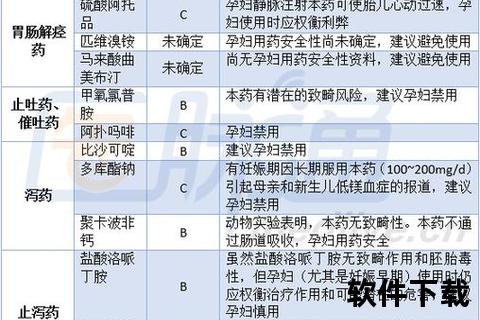
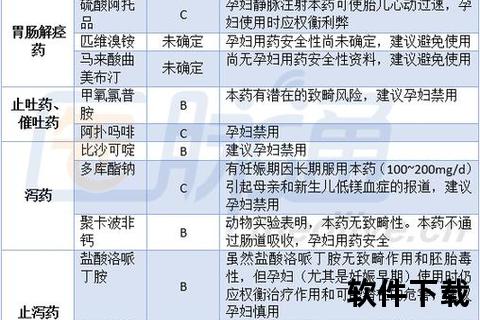
| 分级 | 定义 | 代表药物 | 使用建议 |
|||-|-|
| A级 | 人类研究证实无风险 | 叶酸、维生素D(正常剂量) | 可安全使用,但需避免过量(如大剂量维生素A转为X级) |
| B级 | 动物实验安全,人类证据有限 | 青霉素、对乙酰氨基酚 | 首选药物,需监测不良反应(如西替利嗪慎用) |
| C级 | 动物实验有风险,人类数据不足 | 氟康唑、奥美拉唑 | 权衡利弊后使用,如抗真菌药仅在严重感染时应用 |
| D级 | 明确风险但治疗获益显著 | 卡马西平(癫痫)、沙丁胺醇(哮喘急性发作) | 仅在危及生命且无替代药物时短期使用 |
| X级 | 明确致畸性 | 异维A酸、利巴韦林、华法林(孕早期) | 绝对禁用,备孕期也需严格避孕 |
1. 妊娠期过敏
2. 慢性病管理
3. 感染性疾病
1. 误区1:“中药比西药更安全”
部分中药(如红花、雄黄)有明确流产或致畸风险,且成分复杂,缺乏安全性数据。
2. 误区2:“自行减量更安全”
剂量不足可能导致治疗失败,如抗生素耐药或感染扩散。
3. 误区3:“保健品可替代药物”
过量维生素A(>5000 IU/天)可致胎儿颅面部畸形,需严格遵医嘱。
1. 记录用药史:备孕时向医生提供既往用药清单,评估潜在风险。
2. 多学科咨询:慢性病患者(如癫痫、甲亢)需联合产科、药学专家制定方案。
3. 定期监测:孕早期超声筛查胎儿结构,孕晚期评估生长指标。
孕期用药如同一场精准的平衡术,既要避免“因噎废食”延误治疗,也要警惕“盲目冒险”危害胎儿。掌握科学分级原则、主动与医生沟通、遵循个体化方案,是保障母婴安全的核心策略。
参考资料
1. 美国FDA妊娠药物分级标准
2. 中华医学会妇产科学分会《妊娠期用药指南》
3. 国际循证医学数据库UpToDate