当痛经从“可以忍受”变成“难以启齿的煎熬”,背后可能隐藏着一种被低估的妇科疾病——子宫腺肌症。 这种疾病不仅让患者承受剧烈的经期疼痛,还可能引发不孕、贫血等问题。本文将深入解析这一疾病的本质,并提供科学实用的应对策略。
一、子宫腺肌症:被“困”在子宫里的子宫内膜
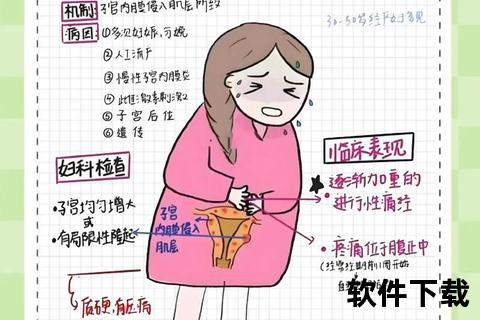
子宫腺肌症的本质是子宫内膜组织“逃逸”到子宫肌层中生长,并在每次月经周期中与正常内膜同步增生、出血。但由于这些异位组织无法排出体外,导致子宫肌层反复充血、纤维化,最终引发子宫体积增大、质地变硬。
病因解析:为何子宫内膜会“逃跑”?
1. 机械损伤
多次宫腔操作(如人工流产、剖宫产)或分娩可能导致子宫内膜基底层受损,促使内膜细胞向肌层迁移。据统计,约60%的腺肌症患者有宫腔手术史。
2. 激素失衡
高雌激素水平是核心诱因。雌激素会刺激内膜异常增生,尤其当孕激素抵抗时,内膜更容易侵入肌层。肥胖、长期服用雌激素类药物的人群风险更高。
3. 遗传与炎症
家族中有腺肌症病史的女性患病风险增加2-3倍。慢性子宫内膜炎可能通过释放炎性因子,促进内膜细胞迁移。
二、症状识别:从“痛经加重”到“隐秘警报”
典型症状
进行性痛经:初期可通过止痛药缓解,但随着时间推移,疼痛逐渐加剧至无法忍受,甚至需要住院治疗。疼痛多从经前1周开始,持续至经期结束,部分患者出现腰骶部或大腿放射痛。
月经异常:经量超过80ml(正常为20-60ml),需每1-2小时更换卫生巾;经期延长至7天以上。
子宫增大:妇科检查可触及质地坚硬、表面凹凸不平的子宫,B超显示肌层内出现“虫蚀样”回声区。
隐秘信号
痛:深部时出现钝痛,尤其在经前期。
贫血相关症状:长期月经过多导致面色苍白、乏力、头晕,严重者血红蛋白低于70g/L。
生育力下降:约30%-50%的患者合并不孕,胚胎着床失败率增加。
三、诊断与鉴别:如何揪出“真凶”?
诊断流程
1. 症状评估:医生会使用VAS疼痛评分(0-10分)量化痛经程度,6分以上需警惕。
2. 影像学检查
经超声:首选方法,准确率约80%,特征为肌层内“云雾状”回声。
MRI:对微小病灶更敏感,可清晰显示子宫肌层与内膜交界的异常增厚(≥12mm)。
3. 血清CA125检测:多数患者CA125>35U/mL,但需排除卵巢癌。
需鉴别的疾病
子宫肌瘤:疼痛与月经周期无关,B超显示边界清晰的低回声团。
子宫内膜异位症:常伴随排便痛、痛,病灶多位于卵巢或盆腔。
四、治疗策略:从药物到手术的个体化选择
药物治疗:控制症状的“第一道防线”
止痛药:布洛芬等NSAIDs药物适用于轻症,但长期使用可能伤胃。
激素疗法
GnRH-a(如亮丙瑞林):通过“假绝经”状态缩小子宫,但疗程不宜超过6个月。
左炔诺孕酮宫内节育系统(曼月乐环):局部释放孕激素,5年内有效减少经量70%。
地诺孕素:新型孕激素,对肝功能影响较小,但部分患者出现突破性出血。
手术治疗:根治与生育的平衡
病灶切除术:适用于局灶性腺肌瘤,但术后复发率高达50%。
子宫动脉栓塞术:通过阻断血流缩小病灶,但可能影响卵巢功能。
高强度聚焦超声(HIFU):无创消融病灶,术后3个月子宫体积平均缩小40%。
子宫切除术:根治性方案,适用于无生育需求且症状严重的患者,经手术恢复最快(术后2周可恢复工作)。
辅助疗法:中西医结合的新思路
中医治疗:国医大师柴嵩岩提出“化瘀散结+清泻相火”法,常用三七粉、生牡蛎等药物,临床总有效率可达85%。
营养支持:补充铁剂纠正贫血,维生素D缺乏者每日补充2000IU可改善疼痛。
五、特殊人群管理:生育与绝经期的应对
备孕女性:建议在GnRH-a治疗后6个月内尝试自然受孕,若失败可考虑试管婴儿。研究显示,腺肌症患者IVF成功率约35%,但需警惕早产风险。
围绝经期患者:曼月乐环联合中药治疗可平稳过渡至绝经,避免手术。
六、预防与日常管理:打破“疼痛循环”
1. 减少宫腔操作:科学避孕,避免≥3次人流。
2. 控制雌激素水平:BMI>24者减重5%-10%,慎用含雌激素的保健品。
3. 疼痛日记:记录疼痛程度、月经周期变化,就诊时提供完整数据。
4. 紧急处理:突发剧烈腹痛伴晕厥,需警惕子宫破裂,立即平卧并拨打急救电话。
当痛经从“月经的附属品”变成“生活的破坏者”,请记住:早诊断、早干预是打破恶性循环的关键。 无论是选择药物控制还是手术治疗,现代医学已能提供多样化的解决方案。建议所有育龄女性每年进行一次妇科超声检查,让健康不再被“疼痛”定义。
