新生儿娇嫩的肌肤上突然冒出小红疙瘩,往往让新手父母手足无措。这些看似相似的皮疹背后,可能隐藏着不同的健康信号。本文将带您全面解析8种常见诱因,并提供科学应对方案,助您守护宝宝的健康屏障。
1. 婴儿痤疮
典型特征:额头、面颊出现孤立性红色丘疹或脓疱,偶见白头粉刺,不伴随瘙痒。
成因溯源:母体雄激素通过胎盘传递刺激皮脂腺过度分泌,多出现于出生后2-4周,男孩发病率较高。
特殊护理:无需特殊处理,切忌挤压或涂抹母乳。若持续3个月未消退,需排查先天性肾上腺皮质增生症。
2. 热疹(痱子)
识别要点:针尖至米粒大小的透明/红色丘疹,常伴有汗液浸渍感,遇热加重,降温后缓解。
高温警报:新生儿汗腺未成熟,当环境温度>26℃或包裹过厚时,颈部、前胸等褶皱部位易发。
降温策略:使用炉甘石洗剂收敛止痒,保持室温22-24℃,选择透气性强的纯棉衣物。
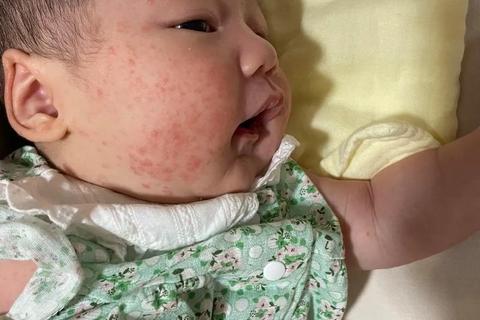
3. 新生儿湿疹
警示信号:对称性红斑伴随脱屑、渗出,剧烈瘙痒导致睡眠不安,多合并过敏体质。
过敏原追踪:50%与牛奶蛋白过敏相关,母乳喂养者需排查母亲饮食中的蛋类、坚果等致敏食物。
修复屏障:每日2次厚涂低敏保湿霜(如凡士林),洗澡水温控制在37℃以下。
4. 粟粒疹
珍珠样特征:鼻周、下巴处的白色/黄色小囊肿,表面光滑无炎症反应,触摸无痛感。
生理性自愈:由未成熟的皮脂腺分泌物堆积形成,90%在出生后3周内自行消退,无需干预。
5. 脓疱疮
感染标志:初为红色丘疹,24小时内发展为含脓液的水疱,易破溃形成蜜黄色结痂。
紧急处理:局部使用莫匹罗星软膏,接触患儿后必须用含氯消毒剂洗手,防止金黄色葡萄球菌传播。
6. 尿布疹延伸
特殊类型:面部皮疹可能因吐奶未及时清洁导致,与尿布区域同样出现边界清晰的鲜红斑。
双重防护:每次哺乳后清水擦拭,涂抹含氧化锌的护臀膏隔离刺激。
7. 毒性红斑
神秘自限性:出生3-5天出现的红色斑丘疹,中央可有白色脓点,属正常免疫反应。
观察要点:不伴随发热等全身症状,5-7天自然消退,切勿误用抗生素。
8. 新生儿痤疮样疹
药物相关性:产妇孕期使用锂剂、苯妥英钠等药物可能引发婴儿特殊类型皮疹,需结合用药史判断。
1. 时空定位:记录皮疹初发时间(如粟粒疹多出生即有)、演变速度(水痘24小时成批出现)
2. 形态对比:区分凸起性(痤疮)与平坦性(红斑),观察是否含液体(水疱/脓疱)
3. 伴随症状:发热提示感染性疾病(如幼儿急疹),瘙痒抓挠多属湿疹/荨麻疹
环境管理:湿度维持在50%-60%,使用空气净化器减少尘螨
清洁标准:每日1次清水浴,褶皱部位轻拭晾干,避免使用含酒精湿巾
用药指南:
危险信号:
⚠️ 皮疹合并呼吸困难/意识改变
⚠️ 水疱呈葡萄串样分布(警惕单纯疱疹)
⚠️ 使用常规护理72小时无改善
孕期干预:妊娠晚期避免高糖高脂饮食,降低婴儿痤疮发生率
喂养策略:出生后尽早母乳喂养,初乳中的sIgA可增强皮肤免疫
衣物选择:A类纯棉材质,接缝处外翻减少摩擦,新衣首次穿着前用60℃热水浸泡
新生儿皮肤是健康的第一道防线,理解这些小红疙瘩背后的密码,既能避免过度焦虑,又能及时捕捉疾病信号。当您掌握这些科学护理要诀,宝宝的每寸肌肤都将绽放健康光彩。