怀孕早期,孕酮作为维持妊娠的关键激素,常被视作胚胎健康的“晴雨表”。当孕酮检测数值低于15ng/mL甚至5ng/mL时,许多孕妇会陷入焦虑,担心胎停风险。究竟这些临界值意味着什么?是否所有低孕酮都需要干预?本文将结合科学证据与临床实践,为这一困惑提供全面解答。
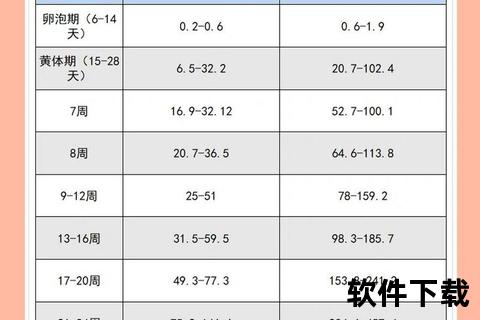
孕酮由卵巢黄体分泌,负责维持子宫内膜的稳定性,抑制子宫收缩,为胚胎着床和发育提供支持。妊娠早期(1-12周)的正常孕酮范围通常为10-29ng/mL,个体差异可能导致波动。
关键点解析:
1. 低孕酮≠必然胎停:孕酮水平受多因素影响,例如检测时间(孕酮呈脉冲式分泌,单次检测可能误差较大)、黄体功能、胎盘发育等。
2. 临界值的警示意义:
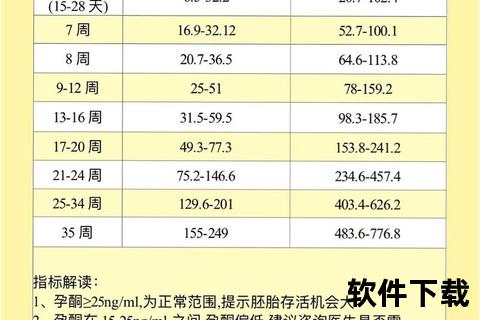
胎停育的原因复杂,包括染色体异常(占50%-60%)、免疫紊乱、感染等,孕酮不足仅是风险因素之一。
风险分层与应对:
案例警示:某孕妇孕酮降至8ng/mL,但超声显示胎心正常,经黄体酮治疗后妊娠成功;另一例孕酮5ng/mL且孕囊形态异常,最终确诊胎停。
诊断流程:
1. 动态监测:连续检测孕酮、hCG,观察趋势而非单次数值。
2. 超声评估:孕囊、卵黄囊、胎心等指标是金标准,孕5-6周未见胎心需警惕。
治疗策略:
日常防护:
高危人群干预:
1. 理性看待数值:孕酮波动正常,避免因单次低值过度焦虑。
2. 症状识别与就医:若出现持续腹痛、出血或孕酮骤降,48小时内就诊。
3. 特殊人群注意:多囊卵巢综合征、甲状腺功能异常者需孕前调理。
孕酮水平是妊娠健康的重要参考,但非唯一标准。科学的监测、个体化治疗及心理支持,才能最大程度保障母婴安全。面对低孕酮,既需重视预警,也需避免过度医疗,与医生充分沟通、制定合理方案,才是应对关键。
文章关键词自然分布:孕酮临界值、胎停风险、黄体功能、hCG翻倍、超声诊断、保胎治疗、妊娠管理。