复方倍他米松作为一种强效糖皮质激素类药物,因其显著的抗炎、抗过敏和免疫抑制作用,被广泛用于治疗类风湿性关节炎、过敏性皮炎、银屑病等疾病。这类药物的“双刃剑”特性也让许多患者对其副作用感到担忧。一位65岁的类风湿性关节炎患者在连续注射该药物三个月后,出现了满月脸、皮肤变薄和夜间失眠等症状——这正是激素治疗中典型的库欣综合征表现。这一案例揭示了科学认知与合理用药对保障治疗效果和患者安全的重要性。
复方倍他米松注射液通过抑制炎症介质释放、减少免疫细胞活性,快速缓解组织肿胀和疼痛反应。其独特的双效成分(二丙酸倍他米松和倍他米松磷酸钠)可分别提供即时和持续的药效,特别适用于急性炎症控制。在临床上,该药物被证实在关节腔内注射治疗骨关节炎时,能显著改善关节活动度,单次注射疗效可持续4-6周。
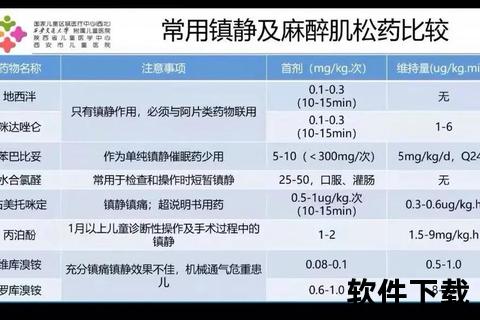
1.代谢与内分泌紊乱
长期使用(>3个月)可导致糖脂代谢异常,临床数据显示约28%患者出现空腹血糖升高,15%发生药物性糖尿病。水钠潴留效应可能引发高血压危象,特别是存在心血管基础疾病的老年患者更易出现下肢水肿和心衰。
2.免疫抑制风险
药物会降低CD4+T细胞活性,使结核感染风险增加3-5倍。部分患者注射后出现持续性低热(37.5-38℃)或局部红肿加重,可能提示潜伏感染激活,需立即进行病原学检查。
3.骨骼肌肉损伤
大样本研究显示,超过6个月的连续使用会使骨质疏松发生率上升至34%,其中股骨头坏死多发生在用药后9-18个月。关节腔内反复注射可能破坏软骨基质,导致注射关节的退行性变加速。
4.神经精神影响
约12%患者出现情绪波动和睡眠障碍,严重者可发展为抑郁状态。机制与激素对边缘系统GABA受体的调节异常相关,通常在减量后2-4周缓解。
皮损内注射可能引起毛细血管扩张(发生率19%)和色素脱失,面部注射需警惕眼压升高(>21mmHg)。关节腔注射后24-48小时出现的短暂性疼痛加重(「类固醇闪痛」)属于正常药物反应,但持续超过72小时需排除感染。
1.用药前评估
建议建立包括骨密度检测(DXA法)、空腹血糖、结核菌素试验的基础档案。对于有青光眼家族史者,需进行基线眼压测量。
2.动态监测方案
• 血糖监测:首月每周2次指尖血糖,稳定后每月1次
• 骨健康:每6个月进行骨代谢标志物(β-CTX、P1NP)检测
• 精神评估:使用PHQ-9量表每月筛查抑郁倾向
3.阶梯式减停策略
当累积剂量超过等效泼尼松2000mg时,推荐每2周减量10%-20%,配合钙剂(1200mg/日)和维生素D3(800IU/日)补充。突然停药可能诱发肾上腺危象,表现为恶心、低血压和意识模糊。
孕妇使用可能导致胎儿肾上腺抑制,妊娠12周前应严格避免。哺乳期妇女如需用药,应在注射后暂停哺乳至少72小时。儿童患者建议采用「指尖单位」计量法(1指尖≈0.5g),治疗面积不超过体表5%。
当出现以下预警信号时需立即就医:
• 单侧髋关节疼痛(股骨头坏死早期)
• 视力突然下降伴头痛(青光眼急性发作)
• 注射部位持续红肿伴体温>38.5℃(感染指征)
在药物选择方面,新型生物制剂(如IL-6抑制剂)可作为长期治疗替代方案,将激素疗程控制在6周内可降低63%的副作用发生率。通过医患共同决策制定个体化方案,既能发挥药物疗效,又能最大限度保障用药安全。