扁桃体是人体免疫系统的“第一道防线”,但它的位置特殊,常因感染而红肿化脓。一位家长曾焦虑地:“孩子高烧到39℃,喉咙肿得咽不下水,但医生却说不一定用抗生素。”这种困惑背后,隐藏着对疾病认知的盲区——当扁桃体炎发作时,过度依赖抗生素或盲目拒绝用药都可能延误病情。本文将拆解扁桃体炎的科学应对策略,帮助患者在安全用药与炎症控制间找到平衡点。
1. 典型体征三重奏
扁桃体红肿(超过腭咽弓为二度肿大)、表面白膜覆盖(化脓性改变)、颈部淋巴结触痛是细菌感染的经典表现。需注意EB病毒感染时同样会出现脓性渗出物,单凭肉眼观察容易误判。儿童患者可能伴随流涎、拒食等非语言症状,需特别警惕。
2. 病毒VS细菌的微妙差异
病毒性感染常伴随咳嗽、流涕等全身症状,而链球菌感染更多表现为突发高热(38.5℃以上)、草莓舌、上颚瘀点。临床上发现,无咳嗽的持续发热超过3天者,细菌感染概率上升至75%。
3. 特殊人群预警
孕妇出现扁桃体化脓需谨慎选择青霉素类药物;儿童反复发作(年超7次)可能提示腺样体肥大;糖尿病患者若出现颈部肿胀,需警惕深部间隙感染。
1. 实验室检查的精准导航
快速抗原检测(20分钟出结果)虽便捷但存在30%假阴性率,确诊需依赖细菌培养。近年研究发现,血清淀粉样蛋白A(SAA)联合C反应蛋白(CRP)检测,可将诊断准确率提升至92%。
2. 影像学辅助决策
超声检查能清晰显示扁桃体脓肿范围,CT扫描适用于疑似颈深部感染病例。需注意放射性检查对儿童的潜在风险,美国儿科学会建议3岁以下慎用。
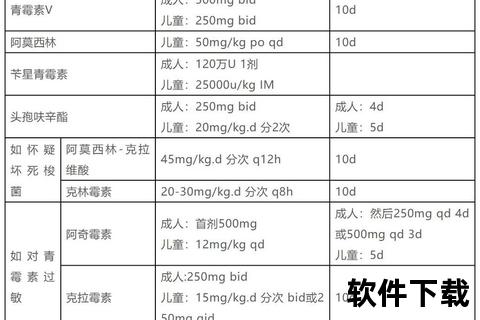
1. 青霉素类仍是基石
阿莫西林(50mg/kg/日)需连续服用10天,头孢地尼(14mg/kg/日)疗程可缩短至5天。临床数据显示,早期规范使用可将风湿热风险降低87%。
2. 耐药菌应对策略
对青霉素过敏者,克林霉素(20-30mg/kg/日)能覆盖90%耐甲氧西林菌株。2023年研究证实,大环内酯类药物在支原体感染中的有效率可达94.6%。
3. 特殊人群调整方案
孕妇首选头孢呋辛(FDA B级),哺乳期可用阿奇霉素(半衰期短)。肝肾功能不全者需调整剂量:肌酐清除率<30ml/min时,阿莫西林需减量50%。
蒲地蓝消炎口服液在2023年国家重点研发计划中证实:20ml/次、每日3次的方案,治疗细菌性扁桃体炎有效率与阿莫西林相当,且将咽痛缓解时间缩短至5.8天。其多靶点作用机制(抑制IL-6、TNF-α等炎性因子)为抗生素耐药问题提供新思路。
1. 物理降温黄金期
38.5℃以下采用温水擦浴(重点部位:颈部、腋窝、腹股沟),避免酒精擦拭引发寒战。冰袋外敷下颌角能缓解局部肿胀。
2. 饮食改良方案
推荐“S.O.S”营养组合:Smoothie(香蕉+酸奶搅拌)、Oatmeal(燕麦粥)、Soup(南瓜浓汤)。研究显示,锌元素(牡蛎、牛肉)摄入可使病程缩短1.2天。
3. 局部处理进阶技巧
氯己定含漱液(0.12%)每日4次能减少菌落数;超声雾化(生理盐水+布地奈德)对儿童更安全。注意:利凡诺溶液可能引发过敏,儿童慎用。
1. 免疫屏障强化
接种肺炎球菌疫苗(PCV13)可降低65%复发率;补充维生素D(血清浓度>30ng/ml)能增强上皮防御功能。芬兰研究显示,规律游泳者扁桃体炎发病率下降41%。
2. 环境干预措施
使用空气净化器(CADR值≥300)可使病原体浓度降低72%;湿度维持在45-55%能防止黏膜干燥。夜间打鼾者建议采用侧卧位睡眠。
3. 中医体质调理
肺胃热盛型(舌红苔黄)推荐金银花露;气阴两虚型(舌有裂纹)适用沙参麦冬汤。三伏贴敷天突、大椎穴可降低冬季复发频率。
当出现以下情况应立即就医:
家庭药箱建议配备:电子体温计、生理性海水鼻喷、对乙酰氨基酚混悬液(儿童)、医用冷敷贴。记住:抗生素≠消炎药,未经确诊的自我药疗可能掩盖病情。
扁桃体炎的治疗如同精密导航,既需把握用药时机,又要防范过度干预。当您下次面对红肿的咽喉时,希望这份融合循证医学与临床实践的工具包,能帮助您做出更明智的健康决策。